在人类对血液的认知中,ABO血型系统是最早被发现且临床应用最广泛的血型分类体系。A型血作为其中的核心类型之一,其定义基于红细胞表面特异性抗原的分布:A型血个体的红细胞携带A抗原,血清中则含有抗B抗体。这一发现源于1900年奥地利科学家卡尔·兰德施泰纳的研究,他通过观察不同人血清与红细胞的凝集反应,首次将人类血液划分为A、B、AB和O四型。A型血不仅是生物学分类的标志,更在输血医学、遗传学乃至疾病易感性研究中具有深远意义。
二、A型血的生物学基础
分子机制与抗原特性
A型血的形成依赖于ABO基因的表达。位于9号染色体的ABO基因中,IA等位基因编码α-1,3-N-乙酰半乳糖胺转移酶,该酶能将H抗原(由FUT1基因调控)转化为A抗原。A抗原的分子结构以糖脂或糖蛋白形式存在,其末端糖基为N-乙酰半乳糖胺,与B型血的半乳糖末端形成鲜明差异。这种分子差异决定了免疫系统对异源血型的识别,例如A型血个体的抗B抗体会攻击携带B抗原的红细胞,导致溶血反应。
遗传模式与群体分布
A型血的遗传遵循孟德尔定律,显性基因IA与隐性基因i的组合(IAIA或IAi)均可表现为A型。全球范围内,A型血分布呈现显著地域差异:欧洲中部人群中A型占比超过40%,而东亚地区A型比例相对较低。研究还发现,某些A型亚型(如A2)在特定族群中频率较高,例如中国汉族人群中A2亚型仅占A型总人口的1%,这提示基因突变与自然选择在血型演化中的复杂作用。
三、A型血的临床意义与挑战
输血医学中的关键角色
在临床输血中,A型血需严格遵循相容性原则。A型个体可接受A型或O型血液,但其血清中的抗B抗体要求供体红细胞不得携带B抗原。值得注意的是,A型存在多种亚型(如A1、A2、A3等),其中A2型因抗原数量较少,易在血型鉴定中被误判为O型。例如,A2B型红细胞抗原表达量仅为A1B型的10%,需通过唾液试验或分子检测才能准确识别。
疾病关联与健康风险
多项研究表明,A型血与特定疾病存在相关性。例如,A型血人群胃癌发病率较其他血型更高,可能与幽门螺杆菌感染后A抗原介导的免疫反应有关。A型血个体的凝血因子VIII水平较高,可能增加静脉血栓风险。这些关联性仍需大规模队列研究验证,其分子机制尚未完全阐明。
四、A型血的研究进展与未来方向
基因检测技术的突破
传统血清学方法在A亚型鉴定中存在局限,而现代基因分型技术通过分析ABO基因外显子及启动子区域突变,可精准识别罕见变异。例如,2023年一项研究通过测序发现,A型抗原减弱的样本中,35%存在启动子区-35_-18位碱基缺失。这类发现不仅完善了血型数据库,还为个性化输血提供了分子依据。
跨学科应用的拓展
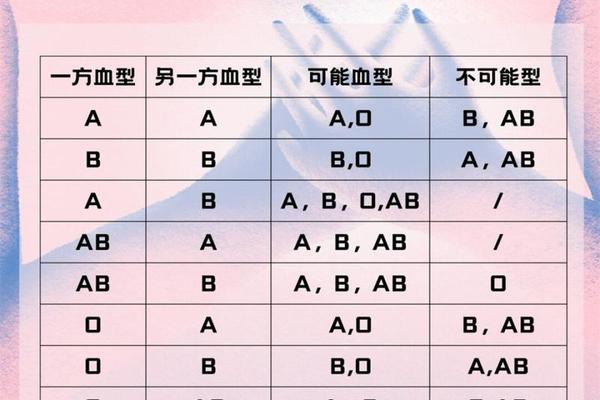
在法医学领域,A型血的遗传规律曾用于亲子鉴定,例如父母均为O型时,子女不可能为A型。尽管DNA检测已逐渐取代传统血型分析,但ABO系统在群体遗传学和人类迁徙研究中的价值依然显著。例如,美洲土著人群中O型占90%,而A型在欧洲的高频率分布,为人类学提供了重要线索。
A型血作为ABO系统的核心组成部分,其定义不仅关乎抗原-抗体的生物学特性,更渗透到医学、遗传学及人类学等多学科领域。随着基因编辑技术的发展,未来可能通过调控ABO基因表达解决器官移植排斥问题。针对A型血与疾病的关联性研究,或可推动精准医学的个性化预防策略。A亚型的临床误判风险、稀有血型库的完善、以及血型进化动力学的深层机制,仍是亟待探索的方向。这一领域的研究将继续揭示血液奥秘,为人类健康提供更坚实的科学支撑。