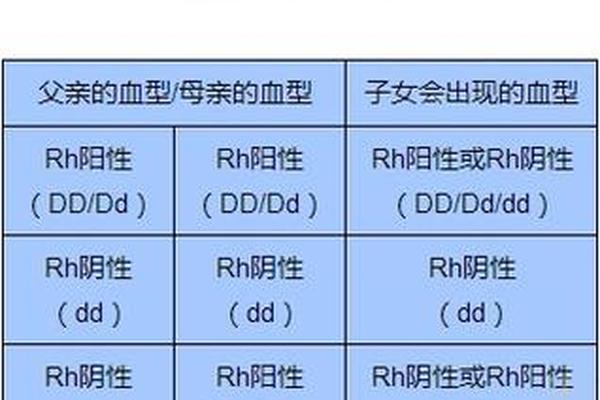
Rh阴性血型,俗称“熊猫血”,是人类红细胞表面缺乏D抗原的稀有血型。根据统计数据,我国汉族人群中Rh阴性血型的比例仅为0.3%,远低于欧美白种人的15%。其遗传遵循孟德尔隐性规律:当父母双方均携带至少一个Rh阴性基因(dd)时,子女才可能表现为Rh阴性;若父母一方为Rh阳性(Dd或DD),子女Rh阴性的概率显著降低。例如,若母亲为Rh阴性(dd),父亲为Rh阳性(Dd),子女有50%概率遗传隐性基因成为Rh阴性;若父亲为Rh阳性(DD),则子女必然为Rh阳性。
值得注意的是,Rh阴性血型并非疾病,而是自然遗传的生理特征。其特殊性在于输血和妊娠中的免疫反应风险。当Rh阴性个体首次接触Rh阳性血液(如输血或妊娠),体内可能产生抗D抗体,导致后续输血反应或胎儿溶血。Rh阴性血型女性的生育问题需特别关注母婴血型不合引发的并发症。

Rh阴性女性妊娠的风险与挑战
对于Rh阴性血型女性而言,生育的核心风险在于母婴Rh血型不合引发的胎儿溶血。首次妊娠时,若胎儿为Rh阳性,母体可能因胎盘屏障破裂而接触胎儿红细胞上的D抗原,启动免疫应答产生抗D抗体。由于初次免疫反应较弱,第一胎通常不会发生严重溶血。再次妊娠时,母体记忆性免疫应答会迅速生成大量抗体,导致胎儿红细胞被破坏,引发贫血、水肿甚至胎死宫内。
临床数据显示,Rh溶血病的发生率随妊娠次数增加而上升。例如,未接受预防措施的Rh阴性女性在第二次妊娠时,胎儿溶血风险可达5%-16%。流产、宫外孕或输血史也可能致敏母体,增加后续妊娠风险。医学界建议Rh阴性女性尽量避免多次妊娠,并在首次妊娠后接受抗D免疫球蛋白注射以清除残留胎儿红细胞,降低致敏概率。
医学干预与风险防控策略
现代医学通过多维度手段降低Rh阴性女性的生育风险。孕期监测方面,需定期检测母体抗D抗体效价及胎儿发育情况。当抗体效价超过1:64时,需通过胎儿脐带血采样评估贫血程度,必要时实施宫内输血或提前剖宫产。例如,湖南省儿童医院的研究表明,通过血浆置换和静脉注射免疫球蛋白可有效降低抗体水平,改善胎儿预后。
预防性措施同样关键。美国梦美生命生殖中心建议,Rh阴性女性在流产后或分娩Rh阳性胎儿72小时内注射抗D免疫球蛋白,有效率可达99%。对于已致敏的高危孕妇,可借助辅助生殖技术筛选Rh阴性胚胎,或通过第三方合法代孕规避溶血风险。自体输血技术的推广使Rh阴性女性可在孕前储存血液,解决分娩大出血时的供血难题。
社会支持与未来研究方向
稀有血型人群的生育安全需要全社会协同保障。目前我国已建立熊猫血互助组织,通过血液信息联网实现紧急用血调配。山东聊城发现的A204亚型“万能供者”基因,为器官移植和新生儿溶血治疗提供了新方向。基层医院Rh阴性血液储备不足、公众认知度低仍是突出问题。建议将Rh血型筛查纳入婚检必查项目,并加强偏远地区医护培训。
未来研究可聚焦基因编辑技术与免疫耐受诱导。例如,通过CRISPR技术修饰胚胎Rh基因,或开发特异性抑制抗D抗体产生的生物制剂。建立全国性Rh阴性血型数据库,结合人工智能预测区域用血需求,将进一步提升医疗响应效率。
Rh阴性血型女性的生育问题既是医学挑战,也是社会系统性工程。从遗传机制解析到临床干预创新,从个体风险防控到公共卫生体系建设,需要整合多学科力量。随着基因检测精准化和抗体清除技术的发展,熊猫血女性完全有望实现安全生育。本文建议:加强孕前遗传咨询、完善血液储备网络、推动相关医保政策覆盖,同时鼓励公众正确认知稀有血型,消除不必要的生育焦虑。唯有科学认知与人文关怀并重,才能为这一特殊群体筑起生命保障的坚固防线。


