在生命的奥秘中,血型作为遗传密码的显性表达,承载着代际间的生物学联系。当父亲为A型血、母亲为O型血时,这种基因组合不仅决定了孩子的血型图谱,更与健康管理、医学实践乃至家庭互动产生深刻关联。本文将从遗传学机制、医学实践意义、特殊现象解析、社会认知影响四个维度,系统探讨这一经典血型组合背后的科学逻辑与现实启示。
一、遗传规律与基因组合
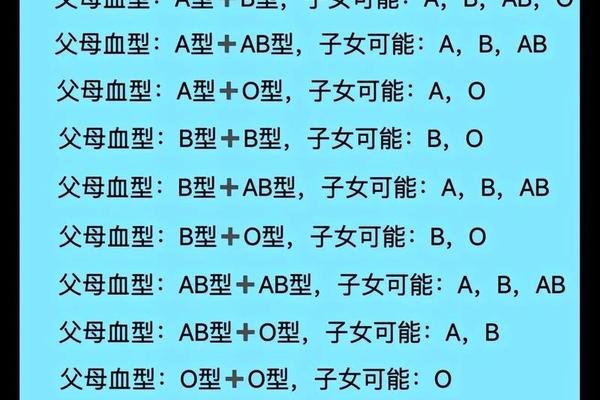
根据孟德尔遗传定律,A型血的基因型表现为AA或AO,O型血则为纯合隐性基因ii。当AO型父亲与ii型母亲结合时,子女将从父亲处随机获得A或O基因,从母亲处只能获得O基因,形成AO(A型)或OO(O型)组合,概率各占50%。若父亲为AA型,则子女必然继承A基因,表现为A型血。这种遗传机制解释了为何A型与O型父母的后代不会出现B或AB型,而A型概率高于O型的现象。
血型遗传的显隐性规则在此得到充分体现。A基因作为显性等位基因,即使与隐性O基因组合(AO),仍会表现为A型血特征。这导致A型血在子代中的表现概率达到75%(当父亲为AO型时),而纯合AA型父亲更会将A型概率提升至100%。基因检测技术的发展,使得通过父母基因型预测子代血型成为可能,但需注意临床检测中约0.1%的误差率。
二、医学实践的双重意义
在产科领域,这种血型组合可能引发ABO新生儿溶血症。当O型母亲怀有A型胎儿时,母体产生的抗A免疫球蛋白G(IgG)可通过胎盘,导致胎儿红细胞破坏。临床数据显示,约15%的O型血孕妇会因胎儿血型不合产生抗体,但仅1-2%出现明显溶血症状。现代医学通过产前抗体效价监测、产后光疗和免疫球蛋白注射,已将严重并发症发生率控制在0.3%以下。
输血医学中,这种遗传组合凸显出血型认知的重要性。A型血子女作为潜在受血者,需严格匹配A或O型供体,而O型子女作为"万能供血者",其红细胞可安全输注给任何血型患者。基因检测发现,约0.01%的A型血人群携带Cis-AB基因,这类特殊血型若未被识别,可能引发输血事故。
三、特殊现象的遗传学解释
极少数情况下,血型遗传可能偏离经典模式。例如孟买血型个体因缺乏H抗原,即使携带A基因也无法表达,导致O型假象。2019年报道的案例显示,某A型与O型夫妇的子女出现B型血,最终基因检测揭示母亲实为罕见的AB亚型(Bw11基因),这种突变基因的弱表达性使其在常规检测中呈A型假阳性。
基因重组与嵌合现象也可能造成非常规遗传。移植受者的血型会转变为供体型,已有文献记载A型患者接受O型造血干细胞移植后,血型永久转为O型的案例。约0.0001%的群体存在体细胞突变,导致血型抗原表达异常,这类现象对亲子鉴定提出了新的挑战。
四、社会认知与科学传播
公众对血型遗传存在普遍认知偏差。调查显示,38%的受访者错误认为父母血型可直接决定子女血型,而忽视基因重组概率。社交媒体中"父母A+O必生A型"的绝对化表述,导致部分家庭对O型子女产生疑虑。科普工作者需强调:血型不符不能直接否定亲子关系,而应作为基因检测的提示信号。
血型认知还影响着家庭互动模式。日本学者研究发现,A型与O型组合家庭中,子女多继承A型父亲的严谨性和O型母亲的实践性,形成独特的性格复合特征。我国民间将"AO组合"喻为"理性与感性的平衡",这种文化建构虽缺乏科学依据,却反映出公众对遗传特质的符号化解读。
<总结>

A型与O型血亲组合的遗传规律,既遵循孟德尔定律的基本框架,又因基因突变、抗原表达差异等特殊因素存在复杂性。从产科溶血防治到输血安全,从亲子鉴定到性格认知,这一经典组合持续引发跨学科讨论。建议加强公众遗传学教育,推行新生儿血型基因检测,并开展东亚人群特异性血型突变研究。未来的研究方向可聚焦于血型抗原表观遗传调控机制,以及ABO血型与免疫疾病的关联性探索,为精准医学提供新的理论支点。


