在人类对生命奥秘的探索中,血型系统始终是遗传学领域最引人入胜的课题之一。当A型血与O型血结合的夫妇孕育新生命时,这个看似简单的基因组合背后,实则蕴含着复杂的遗传机制和罕见的生物学现象。从显性基因的强势表达到隐性基因的潜在传承,从常规遗传规律到极端的基因突变,这条由红细胞表面抗原编织的生命密码链,正在现代医学的显微镜下展现出令人惊叹的科学图景。
一、血型遗传的显隐法则
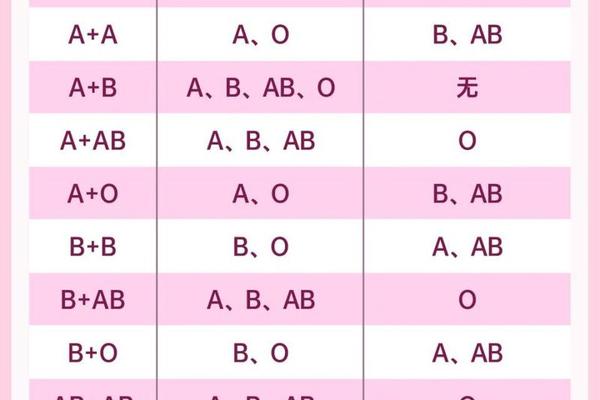
ABO血型系统作为人类最早发现的血型分类标准,其遗传规律遵循经典的孟德尔定律。A型血个体的基因型存在AA或AO两种可能,而O型血则必然是OO纯合状态。当AO型A血与OO型O血结合时,子代将从父母各获得一个等位基因,形成AO(A型)或OO(O型)两种可能。
这种看似简单的组合模式实则蕴含着生命遗传的精妙设计。A作为显性基因,只要存在就会主导血型表现,而O基因的隐性特征使其只能在纯合状态下显现。根据临床统计数据,这类组合的子代中约75%表现为A型,25%为O型。这种概率分布源于父母基因型的组合可能性,在数百万年的进化过程中形成了稳定的遗传规律。
值得注意的是,血型系统并非孤立存在。现代研究发现,控制ABO血型的基因位于人类第9号染色体长臂34.1-34.2区域,该区域还涉及多种酶系统的编码。这种基因的连锁关系可能影响其他生理特征,使得血型研究具有超出单纯输血医学的更广泛生物学意义。
二、基因突变的罕见可能
在常规遗传规律之外,医学界确实记录过极特殊的血型变异案例。2018年西安某医院曾报告,接受造血干细胞移植的A型血患儿术后血型转变为O型。这种后天性血型改变源于供体干细胞完全取代受体造血系统,属于治疗性基因重组范畴,与自然遗传存在本质区别。
在自然遗传过程中,基因点突变导致血型改变的概率约为百万分之一。这种突变可能发生在生殖细胞形成阶段,导致子代出现与遗传预测不符的血型表现。例如,A抗原合成相关基因H的突变可能产生类孟买血型,这种稀有血型在常规检测中可能被误判为O型。
分子生物学研究显示,ABO基因的7号外显子区域特别容易发生单核苷酸多态性(SNP)。这些微小的基因改变虽不会影响血型分类,却能解释某些血型抗原表达强度差异。这种微观层面的基因多样性,正是生命进化过程中保持种群适应性的重要机制。
三、临床医学的双重考量
在产科实践中,A型与O型组合引发的ABO溶血风险备受关注。当母体为O型时,其血液中的抗A抗体会通过胎盘攻击胎儿红细胞,这种免疫反应的发生率约为20%。现代产前筛查通过抗体效价检测和超声监测,可将严重溶血病例的发现率提升至95%以上。
基因检测技术的进步为精准预测提供了新工具。通过孕妇外周血中胎儿DNA分析,现已能在妊娠10周时准确判断胎儿血型。这种无创检测技术将传统血清学方法的准确率从85%提升至99%,极大降低了诊断不确定性。
在输血医学领域,A型供血者需特别注意亚型差异。A1亚型(占A型人群80%)与A2亚型(20%)在抗原表达强度上的区别,可能影响特殊患者的输血安全。这种精细化的血型分类要求临床工作者必须具备更深厚的血液学知识储备。
四、社会认知的误区澄清
民间普遍存在的"血型决定论"需要科学审视。虽然某些研究显示A型血人群胃癌风险较高,O型血心血管疾病发生率较低,但这些关联性多源于流行病学统计,尚未建立明确的因果关系。将性格、命运与血型简单挂钩的观点,缺乏严谨的科学研究支持。
在亲子鉴定领域,单纯依赖血型匹配的准确性不足60%。现代法医学已完全采用STR基因分型技术,通过检测16个以上基因座的多态性,将亲权认定准确率提升至99.9999%。这种技术革新彻底改变了传统血型鉴定的辅助地位。

针对公众关注的"万能血型"概念,需要明确O型血并非绝对安全。其血浆中含有的抗A、抗B抗体仍可能引发输血反应,临床实践中严格限制异型输血。这种认知更新体现了医学界对输血安全标准的持续完善。
生命科学的发展不断刷新着人类对血型系统的认知。从遗传规律的精准解析到基因编辑技术的突破,从输血医学的进步到产前诊断的革新,A型与O型组合的遗传学研究已成为窥探生命奥秘的重要窗口。未来研究应聚焦于血型基因的表观遗传调控、稀有血型的分子机制等领域,这些探索不仅将完善现有的遗传学理论,更可能为疾病治疗开辟全新路径。在尊重生命多样性的前提下,持续深化血型系统的科学研究,必将为人类健康事业带来更多福祉。


