血型遗传一直是生物学和医学领域备受关注的话题,它不仅关系到个体健康,也在亲子鉴定、输血医学中具有实际意义。当母亲是A型血而孩子出现B型血,或父母分别为A型和AB型血时,孩子可能的血型组合常常引发疑问。这些现象看似挑战常规遗传规律,实则隐藏着基因表达的复杂性和罕见的遗传变异。
一、ABO血型系统的基本遗传规律
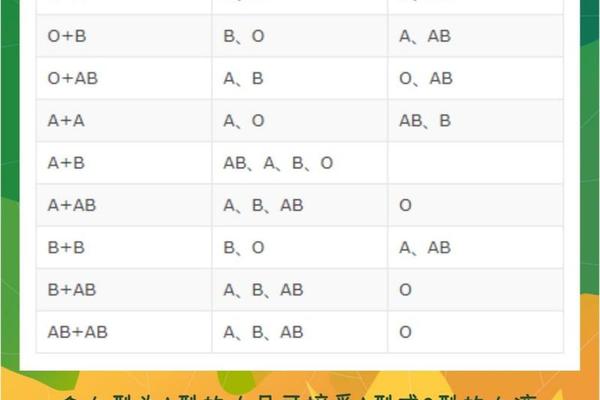
ABO血型系统的核心在于抗原与基因的显隐性关系。A和B抗原由显性基因控制,O型则为隐性基因。每个个体从父母各继承一个等位基因,组合后形成血型表现。例如,A型血可能的基因型为AA或AO,B型为BB或BO,AB型为AB,O型为OO。
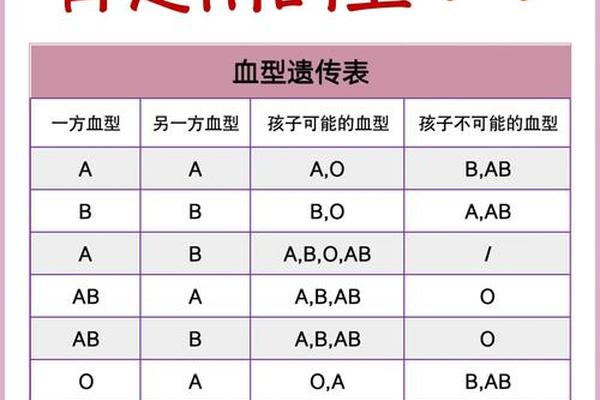
对于父母分别为A型(AA或AO)和AB型(AB)的情况,孩子的血型可能性可通过基因重组推导。A型父亲可能传递A或O基因,AB型母亲则传递A或B基因。组合后,孩子的基因型可能是AA(A型)、AB(AB型)、AO(A型)或BO(B型)。理论上孩子可能的血型为A型、B型或AB型,而不可能出现O型。这一规律在临床统计中占据主流,例如血型遗传对照表显示,A型与AB型父母的后代中,约50%为A型,25%为B型,25%为AB型。
二、特殊遗传现象的生物学解释
当母亲为A型血却生育B型血孩子时,常规遗传模型似乎被打破。此时需考虑两种罕见机制:孟买血型和顺式AB型。孟买血型个体因缺乏H抗原前体物质,即使携带A或B基因,红细胞也无法表达相应抗原,表面呈现O型特征,但实际基因型可能隐藏A或B等位基因。例如,若母亲为“伪O型”(基因型为BO但H抗原缺失),父亲为B型,则孩子可能从母亲处遗传到B基因,表现为B型血。
另一种情况是顺式AB型(cisAB),即A和B基因位于同一条染色体上。这类AB型个体的后代可能继承完整的AB基因,或通过重组获得单一A/B基因。若父亲为A型(AO),母亲为顺式AB型,则孩子可能通过基因重组获得B基因,表现为B型血。研究显示,顺式AB型在东亚人群中的发生率约为0.00066%,虽罕见但确存在。
三、临床案例与基因检测必要性
2018年陕西发现的cisAB型案例印证了特殊血型的遗传可能性。该案例中,AB型母亲与O型父亲生育了AB型孩子,基因测序证实了新型AB等位基因的存在。这类发现提示,传统血清学检测可能存在局限,基因测序能更精准识别血型亚型。例如通过PCR-SSP技术可检测ABO基因第6、7外显子的关键位点突变。
对于亲子血型不符引发的疑虑,建议采用STR(短串联重复序列)检测。该技术通过分析16-20个基因座的等位基因匹配度,准确率可达99.99%。2015年北京某司法鉴定所数据显示,在120例血型异常案例中,约8.3%最终确认为特殊血型遗传,而非亲子关系异常。
四、社会认知与科学普及的鸿沟
公众对血型遗传常存在两大误区:一是将血型作为亲子鉴定唯一标准,二是忽视血型系统的复杂性。调查显示,超过60%的受访者认为“A型与AB型父母不可能生育B型孩子”。这种认知偏差易引发家庭矛盾,如上海某医院曾记录,因孩子血型非常规引发的家庭纠纷占遗传咨询量的12%。
科学传播需强调两点:ABO系统仅是30余种血型系统之一;基因突变率虽低(约10^-6),但人口基数使得特殊案例必然存在。日本学者山本的研究表明,ABO基因的碱基缺失、插入等变异类型已超过20种,这些都可能改变抗原表达方式。
五、未来研究方向与医学应用
随着基因组学发展,血型研究正向分子机制深入。2019年《自然·遗传学》刊文指出,ABO基因的调控区变异可能影响抗原表达强度,这解释了部分弱A/弱B亚型的成因。人工诱导多能干细胞(iPSC)技术为稀有血型红细胞体外培养提供了可能,日本已实现孟买型红细胞的实验室量产。
在临床输血领域,特殊血型的精准识别尤为重要。2022年更新的《国际输血指南》强调,对cisAB型患者应输注O型红细胞与AB型血浆,避免溶血反应。而基因编辑技术如CRISPR的应用,未来或可修正血型基因缺陷,为稀有血型患者开辟治疗新径。
血型遗传的本质是基因传递与表达的精密舞蹈,既遵循孟德尔定律,又因基因突变和表观修饰充满变数。当传统认知与实际情况冲突时,科学的解释应取代武断的猜疑。通过加强公众科普、完善基因检测体系、推动血型分子机制研究,我们既能维护家庭和谐,也能为精准医疗提供更坚实的基础。未来,跨学科合作将深化对血型系统的理解,使这一古老的生物标记焕发新的科学价值。