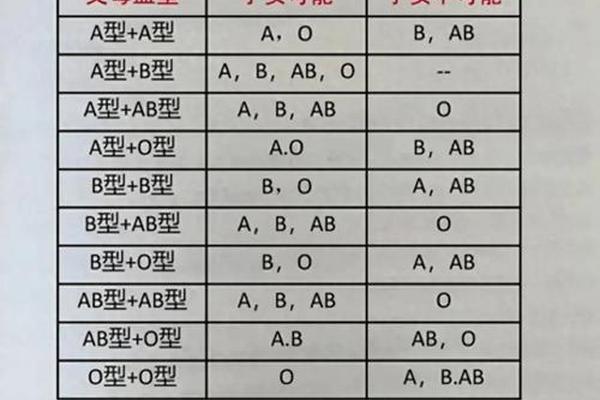
父母一方为A型血,另一方为B型血时,孩子的血型可能呈现四种情况:A型、B型、AB型或O型。这源于ABO血型系统的显隐性遗传机制:A和B为显性基因,O为隐性基因。例如,若父亲的基因型为AO(表现为A型血),母亲的基因型为BO(表现为B型血),孩子可能继承A、O、B、O四种基因组合中的任意两种,形成AA(A型)、AO(A型)、BB(B型)、BO(B型)、AB(AB型)或OO(O型)。
值得注意的是,血型表现型与基因型存在差异。例如,父母均为A型血时,若基因型为AO,孩子可能遗传到OO组合而表现为O型血。这种隐性基因的“隐藏性”导致传统血型检测可能无法完全揭示遗传信息。当父母一方为A型、另一方为B型时,孩子的血型多样性反映了基因组合的复杂性。
二、血型检测中的误差与特殊案例
常规血型检测依赖红细胞表面抗原的识别,但某些情况下可能引发误判。例如,孟买血型(hh基因型)的个体因缺乏H抗原前体,即使携带A或B基因,其红细胞表面也无法正常表达抗原,导致检测结果呈现为O型。若父母中一方为孟买血型,则可能打破传统遗传规律。例如,一位携带隐性AB基因的孟买血型父亲(表现为O型)与B型血母亲结合,可能生出AB型血的孩子。
亚型血型也可能干扰检测结果。例如,B亚型个体的B抗原表达微弱,可能被误判为A型血;而顺式AB基因(即A和B基因位于同一条染色体上)的携带者可能将AB型基因传递给子女,导致看似矛盾的遗传现象。2024年大连一对父女因B(A)亚型基因变异,甚至无法通过常规检测确定血型,最终需借助基因测序技术才得以解析。
三、基因突变与罕见血型的影响
血型系统的遗传并非绝对稳定。某些基因突变可能引发血型表达异常。例如,Rhnull血型(黄金血)因完全缺失Rh系统抗原,可输注给任何Rh血型个体,但其全球仅发现40余例。另一种罕见血型A3亚型则因红细胞表面抗原数量异常,曾在江苏一位孕妇体内被发现,其携带的342个抗原远超正常A型的160个。此类突变虽罕见,却提示血型系统的遗传存在不可预测的多样性。
另一类特殊案例是移植后的血型改变。若供者与受者的ABO血型不同,受者造血系统重建后可能完全转变为供者血型。例如,一位A型血白血病患者接受O型供者移植后,其血型检测可能呈现正定型为O型、反定型为A型的矛盾结果,需结合病史才能准确判断。
四、医学实践中的意义与挑战
在临床输血和亲子鉴定领域,血型遗传规律的复杂性要求更精准的检测手段。例如,传统亲子鉴定通过ABO血型排除亲子关系的准确率有限,因罕见血型或基因突变可能导致“血型不符但血缘成立”的案例。此时需依赖DNA检测技术,通过分析多个遗传位点提高准确性。
对于输血医学,罕见血型的发现与管理尤为重要。例如,孟买血型个体若误输普通O型血,可能因血浆中抗H抗体引发溶血反应。建立稀有血型库和完善检测流程是保障输血安全的关键。2023年广东发现的“恐龙血”(B类孟买型)进一步凸显了这一需求。
五、总结与未来展望
父母为A型和B型血时,孩子的血型可能覆盖ABO系统的全部类型,而特殊遗传机制或环境因素可能打破传统规律。这提示我们,血型不仅是简单的显隐性遗传结果,更涉及基因表达、抗原合成路径及后天干预等多重机制。
未来研究需在以下方向深入探索:一是开发更灵敏的血型亚型检测技术,减少临床误判;二是扩大稀有血型数据库,完善全球血型资源共享机制;三是探究环境因素(如辐射、化学物质)对血型基因突变的影响。唯有结合遗传学、免疫学与临床医学的多学科视角,才能全面揭示血型系统的奥秘,为人类健康提供更坚实的保障。


