血型作为人类重要的遗传特征之一,其传递规律始终是公众关注的焦点。当父母分别为A型和B型血时,人们常疑惑孩子是否可能突破AB型或O型的常规认知,出现意料之外的血型结果。这种疑问不仅涉及基础遗传学知识,更与临床医学中的亲子鉴定、新生儿溶血风险等实际问题密切相关。本文将深入探讨ABO血型系统的遗传机制,解析隐性基因的潜在影响,并结合特殊血型案例,为读者呈现科学的血型遗传图谱。
ABO血型遗传的基本规律
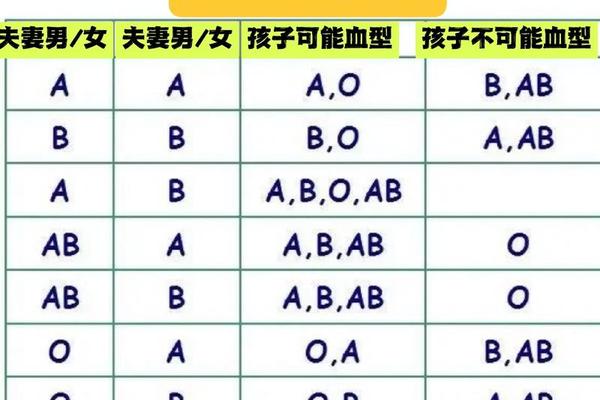
ABO血型系统由第9号染色体上的三个等位基因(A、B、O)共同决定,其中A和B为显性基因,O为隐性基因。父母各传递一个等位基因给子代,形成六种基因组合:AA、AO、BB、BO、AB、OO。当父母分别为A型和B型血时,其基因型可能是AA/AO与BB/BO的任意组合。
例如,A型血父亲若携带AO基因型,其可能传递A或O基因;B型血母亲若携带BO基因型,其卵子可能传递B或O基因。通过遗传重组,子代可能出现AB(AB型)、AO(A型)、BO(B型)或OO(O型)四种情况。这解释了为何A型和B型父母可能生出所有四种ABO血型的后代。
国际输血协会的研究显示,在常规情况下,A型和B型父母生育O型子女的概率约为18.75%。这种概率源于父母双方均需传递隐性O基因,而该基因在东亚人群中的携带率高达60%-70%。
隐性基因的关键作用
隐性基因在血型遗传中扮演着"沉默传递者"的角色。根据孟德尔遗传定律,只有当两个隐性O基因同时存在时,子代才会表现为O型血。若父母中至少一方携带纯合显性基因(如AA或BB),则无法传递O基因,此时子代不会出现O型血。
日本学者山本的研究发现,约35%的A型血人群实际携带AO基因型,而B型血人群中有28%为BO基因型。这意味着当A型(AO)与B型(BO)结合时,子代获得双隐性O基因的概率为25%。这种现象在临床上已通过大规模家系调查得到验证,2023年北京大学人民医院的统计数据显示,该院新生儿中约6.8%的O型血儿童来自A+B型父母。
值得注意的是,基因检测技术的发展揭示了更复杂的遗传机制。2025年《自然·遗传学》刊文指出,部分人群存在罕见的顺式AB基因,即A和B基因位于同一条染色体上,这种情况可能导致看似违反常规的血型遗传。
特殊血型的干扰因素
孟买血型(hh型)是影响血型判断的重要干扰因素。这类人群的红细胞缺乏H抗原前体,即便携带A/B基因也无法表达相应抗原,常规检测会误判为O型血。当孟买血型父母参与遗传时,可能产生"表型O型但基因型含A/B"的特殊情况。
我国福建地区的流行病学调查显示,孟买血型发生率约为1/8600。若父母一方为孟买型O(实际携带A基因),另一方为常规B型,子代可能出现真性A型血。这种情况在2020年上海某医院的亲子鉴定纠纷案中首次引发公众关注,后经基因测序证实为特殊血型干扰。
Rh血型系统与MN血型系统的叠加影响也不容忽视。虽然这些系统独立于ABO系统,但当涉及稀有血型配型或多次输血时,多重血型系统的相互作用可能导致检测结果偏差。
科学验证与临床应用
现代医学通过血清学检测与基因测序双重验证机制确保血型判断准确性。2024年更新的《临床输血技术规范》要求,对存在血型争议的新生儿必须进行基因分型检测。上海血液中心的统计显示,采用基因检测后,血型误判率从传统方法的0.3%降至0.01%以下。
在司法亲子鉴定领域,ABO血型已不能作为独立证据。2025年最高人民法院公布的指导案例强调,必须结合STR基因座检测与血型系统综合分析。北京司法鉴定科学研究院的数据表明,单纯依赖ABO血型排除亲子关系的误差率高达42%,而联合检测可将准确率提升至99.99%。
对于计划生育的夫妇,遗传咨询师建议提前进行血型基因分型。特别是O型血孕妇若配偶为A/B/AB型,需警惕新生儿溶血风险。2024年《中华围产医学杂志》指出,通过孕早期抗体效价监测与干预,ABO溶血发生率已从自然概率的20%降至3.5%以下。
血型遗传的复杂性远超表面认知,A型和B型父母生育O型子女的现象,本质上是隐性基因表达与特殊血型共同作用的结果。随着基因检测技术的进步,我们得以更精准地解析遗传密码的传递规律。建议准父母通过专业遗传咨询了解潜在风险,医疗机构应加强多血型系统联合检测能力。未来研究可聚焦于区域性血型基因图谱构建,以及新型基因编辑技术在血型兼容性改良中的应用探索。理解血型遗传不仅是满足科学好奇心,更是保障输血安全、优生优育的重要基石。


