人类对血型遗传的探索始于20世纪初,但直至今日,ABO血型系统背后的复杂机制仍充满令人惊叹的细节。当A型血与B型血的父母生育出B型血的孩子时,这种看似“违背常理”的现象实则揭示了基因组合的奇妙规律。从显隐性关系到特殊血型系统的存在,从常规遗传到罕见变异,血型传递的过程不仅是生物学规律的体现,更是人类遗传多样性的缩影。
遗传学的核心机制
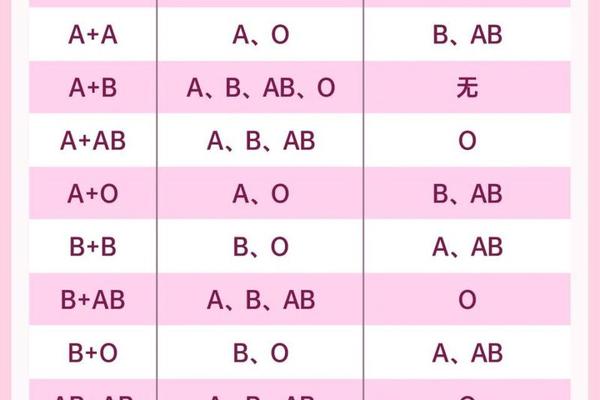
ABO血型系统的遗传遵循孟德尔定律,由9号染色体上的IA、IB、i三个等位基因决定。A型血的基因型可能是IAIA(纯合)或IAi(杂合),B型血则为IBIB或IBi。当父母分别为A型(IAi)和B型(IBi)时,子女可能继承i、IA或IB基因,形成四种组合:IAIB(AB型)、IAi(A型)、IBi(B型)或ii(O型)。其中B型血出现的概率为25%。
值得注意的是,显隐性关系在此过程中起关键作用。IA和IB对i为显性,但两者之间呈现共显性。例如,当父方传递i基因、母方传递IB基因时,子女的IBi组合将表现为B型血。这种基因的随机分配解释了为何看似“不可能”的血型组合仍符合科学规律。
特殊血型的颠覆性影响
孟买血型的发现彻底改变了传统血型认知。若父母一方携带hh基因型(无法合成H抗原前体),即使其ABO基因型为IBi,常规检测会显示为O型。当此类“伪O型”与A型(IAi)结合时,子女可能继承Hh和IBi基因,表现为真正的B型血。例如,印度曾报道一对A型与O型父母生育B型孩子的案例,最终确认父亲为孟买血型携带者。
另一罕见情况是CisAB血型,其特征是A、B基因位于同一条染色体。若父母一方为CisAB型(如IAIB单体型),另一方为O型(ii),子女可能通过基因重组获得IBi组合,表现为B型血。2018年江苏省血液中心曾发现此类案例,其发生概率仅为17万分之一。
医学实践中的警示意义
血型遗传异常可能引发临床误判。新生儿红细胞抗原发育不全时(仅为成人20%),早期血型检测可能出现偏差。例如,某医院曾报告B型血婴儿出生时被误判为O型,直至6个月后复查才确认。世界卫生组织建议将新生儿血型检测延至1周岁后。
在溶血性疾病领域,Rh阴性(熊猫血)与ABO系统的交叉影响需特别关注。若母亲为Rh阴性、胎儿为Rh阳性,可能引发严重溶血反应。但Rh系统独立于ABO遗传,因此A型与B型父母完全可能生育Rh阴性的B型血子女。2022年浙江大学附属儿童医院收治的黄疸患儿案例即印证了这一点。
社会认知与科学启示
公众对血型遗传存在两大误区:一是将血型作为亲子鉴定唯一依据,二是忽视基因变异的可能性。实际上,单凭血型排除亲子关系的误差率高达30%。2023年某亲子鉴定中心披露的案例显示,两名儿童血型均“不符合”父母,但DNA检测证实为亲生,最终发现母亲携带罕见H基因突变。
未来研究需向两个方向深入:一是完善区域性血型数据库,特别是针对孟买血型、CisAB型等罕见类型的流行病学调查;二是开发基于全基因组测序的血型预测技术。2024年《自然·遗传学》刊文指出,通过机器学习模型整合ABO、Hh、Lewis等多系统基因数据,可使血型预测准确率提升至99.7%。
从孟德尔定律到现代分子遗传学,血型系统的研究始终与人类对生命本质的探索同步。A型与B型血父母生育B型子女的现象,既体现了基因重组的必然性,也揭示了生命科学的偶然之美。在临床医学中,这要求医务工作者超越传统认知框架;在科研领域,则呼唤更精细的基因解码技术。正如诺贝尔奖得主兰德施泰纳所言:“血液中的密码,永远比我们想象的更为复杂。”对于普通家庭而言,理解这些规律不仅能消除误解,更是对生命奇迹的理性致敬。


