在人类遗传学中,ABO血型系统是最为人熟知的遗传特征之一。其规律不仅体现了基因的显隐性关系,也暗含着复杂的生物学机制。关于“A型与B型血的父母能否生出O型血的孩子”以及“O型与A型血的父母可能生育哪些血型后代”等问题,看似简单的血型组合背后,实则涉及基因重组、显隐性表达甚至罕见的遗传现象。本文将从遗传机制、概率模型、特殊案例及实践意义等角度展开分析,揭示血型遗传的多样性与复杂性。
遗传机制与显隐性关系
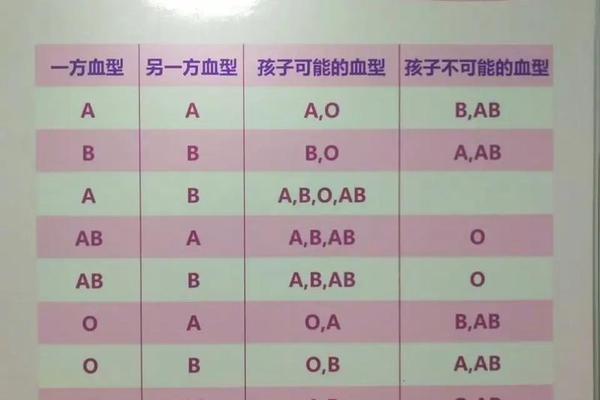
ABO血型由位于第9号染色体上的IA、IB、i三个等位基因决定。A型和B型为显性基因,O型为隐性基因。当A型血(基因型可能为AA或Ai)与B型血(基因型可能为BB或Bi)结合时,子代可能继承的基因组合存在四种可能性:Ai、Bi、AB或ii。其中,只有当父母双方均携带隐性i基因时(即父母基因型为Ai和Bi),子女才有25%的概率表现为O型血(ii)。
以统计学模型为例,若父亲为A型(Ai)、母亲为B型(Bi),子女血型概率分布为:A型25%、B型25%、AB型25%、O型25%。这种看似均等的概率实则受到父母基因型纯合或杂合状态的影响。若父母中一方为纯合子(AA或BB),则O型血的出现概率将降为零。
A型与B型组合的特殊性
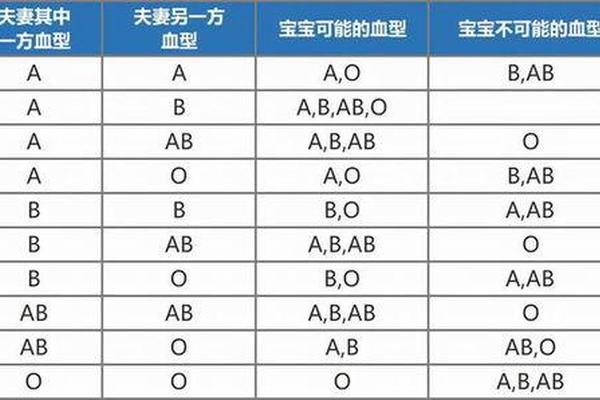
常规情况下,A型与B型父母生育O型血子女需要满足两个前提:一是父母必须均为杂合子(Ai和Bi),二是基因重组过程中隐性i基因成功配对。这种现象在临床亲子鉴定中常引发误解,例如某案例中B型父亲与O型母亲却生出A型子女,实因母亲为罕见的“孟买血型”(缺乏H抗原导致血型检测异常)。
另一个特殊案例是“顺式AB型”遗传。当AB型父母的血型基因(A和B)位于同一条染色体时,与O型血配偶结合可能产生AB型后代,这种异常重组的发生率约为五十万分之一。这些案例表明,常规遗传规律之外存在生物学变数,需通过基因检测而非单纯血型比对进行判定。
O型与A型组合的确定性
O型血(ii)与A型血(AA或Ai)的结合更具遗传确定性。若A型父母为纯合子(AA),子女必为A型(Ai);若为杂合子(Ai),则子女有50%概率为A型(Ai),50%为O型(ii)。这种组合排除了B型和AB型后代的可能,因其缺乏B抗原基因的传递路径。
从进化视角看,原始人类普遍为O型血,A型血的出现源于基因突变。德国学者F.贝尔斯泰的研究指出,A型抗原在消化道肿瘤发生中具有特殊作用,这可能与A型基因在细胞增殖调控中的功能相关。此类发现提示,血型遗传不仅关乎生物学特征,还与疾病易感性存在潜在关联。
实践意义与研究方向
血型遗传规律在医学领域具有多重应用价值。其作为亲子鉴定的初筛工具,可快速排除部分不可能的血型组合(如O型父母不能生育AB型子女)。在器官移植中,ABO相容性原则直接影响排异反应发生率,B型血受体出现排异的概率可达其他血型的2倍。血型与疾病的相关性研究(如A型血与胃癌、O型血与认知功能保护)为个性化医疗提供新思路。
未来研究可聚焦于两方面:一是探索稀有血型(如孟买型)的分子机制及其对常规检测的影响;二是深化血型抗原在细胞信号传导中的作用研究,特别是在肿瘤转移与免疫调控中的功能。这些突破将推动血型遗传学从描述性科学向机制性科学的转变。
ABO血型遗传看似简单的显隐性传递,实则蕴含着基因重组、突变与表达调控的精密网络。A型与B型父母生育O型子女的可能性,以及O型与A型组合的遗传确定性,均印证了孟德尔定律在人类生物学中的普适性。特殊血型的存在警示我们,任何遗传规律都有其边界条件。在临床实践与科学研究中,既要尊重血型遗传的统计学规律,也需关注个体层面的生物学特异性。通过整合基因检测技术与临床数据,人类正逐步揭开血型系统背后更为复杂的遗传密码。


