血型系统是人类遗传学和临床医学共同关注的核心领域,其本质是红细胞表面抗原的差异。在ABO血型系统中,AB型因其抗原组合的特殊性被称为"万能受血者",但在遗传和输血实践中仍存在复杂限制。根据国际输血协会数据,全球AB型人群仅占9%,这一比例在中国更低至7%,其独特的生物学特性使其在血型配对中具有重要研究价值。
AB型血的分子遗传机制
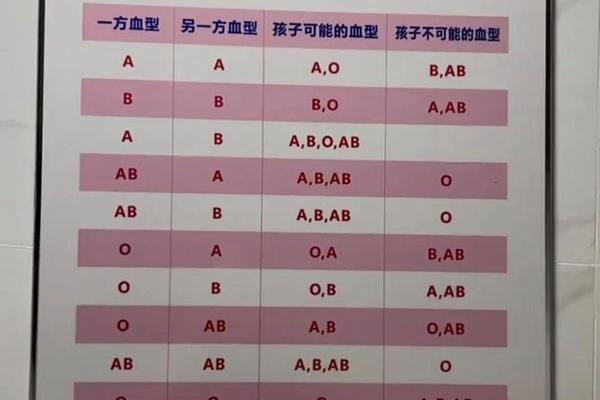
AB型血的遗传遵循显性基因表达规律。父母各提供一个A或B基因时,子代红细胞表面将同时表达A、B两种抗原。现代分子生物学研究表明,AB基因编码的糖基转移酶具有双重催化功能:A酶催化N-乙酰半乳糖胺连接,B酶催化半乳糖连接,形成独特的双抗原结构。这种遗传特性导致AB型人群无法将O型基因传递给下一代,当AB型与O型结合时,子代必为A型或B型。
日本学者山本团队通过冷冻电镜技术解析发现,AB型抗原的三维空间构象存在动态变化,这种结构可塑性解释了为何AB型红细胞可同时兼容A、B抗体。但值得注意的是,基因突变可能导致抗原表达异常,如孟买型血的出现率虽仅百万分之一,却会完全打破常规遗传规律。
临床输血的适配原则
在输血实践中,AB型血的"万能"属性具有严格限制。虽然其血清不含抗A、抗B抗体,可接受任何血型输入,但大量异型输血仍存在风险。研究显示,输入超过800ml异型血时,供血者血清中的抗体会引发受血者红细胞脆性增加。因此现代临床主张优先输注同型血,仅在紧急情况下采用AB型血浆配合O型红细胞的成分输血方案。
交叉配血试验是确保安全的关键环节。当供血者B型红细胞与受血者AB型血清(主侧)不发生凝集,而供血者血清与受血者红细胞(次侧)出现凝集时,提示存在罕见抗体需进一步检测。英国NHS最新研究发现,约0.1%人群携带MAL血型系统抗原,这类特殊血型可能干扰常规检测结果。
社会文化中的认知误区
血型性格学说在东亚社会广泛流行,但缺乏科学依据。日本学者1990年的追踪研究显示,所谓"AB型双重性格"的观测结果与MBTI人格测试相关性仅0.12。更值得关注的是血型起源理论:基因测序证实AB型出现于新石器时代后期,与农业文明和游牧民族的融合密切相关,这从分子人类学角度解释了其地域分布特征。
商业领域存在滥用血型概念的现象。某些婚恋平台声称AB型与O型具有89%的婚配成功率,但临床统计显示不同血型组合的离婚率差异不足2%。这种伪科学宣传不仅误导公众,还可能加剧社会歧视。2019年世界卫生组织已明确反对在招聘、教育等领域使用血型测评工具。
未来研究方向与技术突破
血型转换技术为缓解血源短缺带来曙光。东南大学吴国球团队开发的双酶催化系统,可在5分钟内将A型血转化为通用O型,转化率达99%以上。该技术利用N-乙酰半乳糖胺脱乙酰酶和半乳糖胺酶的协同作用,通过冷冻电镜精确调控酶分子构象,为规模化应用奠定基础。基因编辑技术也取得突破,2024年斯坦福团队成功敲除猕猴ABO基因,使其红细胞抗原表达量降低97%。
人工智能正在重塑血型管理系统。上海血液中心开发的智能预测模型,整合30万例输血数据,可提前72小时预测血型需求波动,准确率达91%。区块链技术的应用使稀有血型数据库实现去中心化共享,我国建立的"熊猫血联盟"已成功救治137例Rh阴性危重患者。
AB型血型配对研究贯穿基础科学到临床实践的完整链条。从分子遗传机制到社会文化认知,每个层面都揭示着生命科学的精妙与复杂。未来研究应着重于三方面:完善血型转换技术的安全性评价体系,建立基于多组学数据的稀有血型预警网络,以及开展血型社会学影响的跨学科研究。只有将技术创新与考量相结合,才能最大限度发挥血型研究的医学价值和社会效益。


