血液作为人体最复杂的生理系统之一,其分类方式深刻影响着临床医学的发展。当我们谈论"A型血"时,实际上涉及两个维度的分类体系——ABO血型系统和Rh血型系统。这种双重分类不仅揭示了人类基因的奇妙组合,更在输血医学、母婴健康等领域发挥着关键作用。理解A型血及其亚型的科学内涵,对每个人认识自身生理特征都具有现实意义。

一、ABO血型系统的基础原理
ABO血型系统的发现始于1900年奥地利科学家卡尔·兰德施泰纳的突破性研究。这个系统根据红细胞表面抗原类型,将人类血液划分为A、B、AB、O四种类型。在A型血中,红细胞表面携带A抗原,血浆中则存在抗B抗体,这种特殊的免疫特性决定了其在输血中的兼容规则。
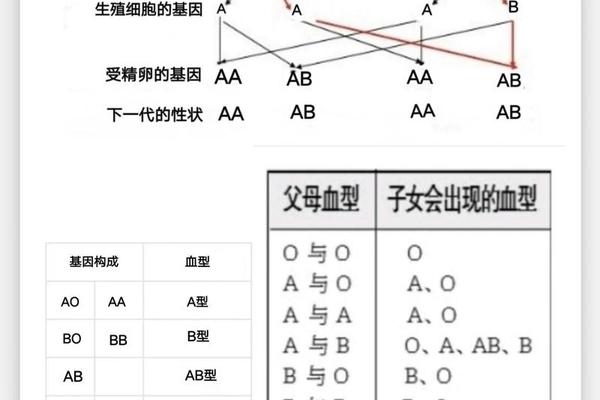
基因遗传规律是理解ABO系统的核心。每个人从父母处各继承一个血型基因,形成IAIA、IAi等组合时表现为A型。这种显隐性遗传机制解释了为何父母血型不子女可能出现新的血型组合。值得注意的是,A型血还包含A1、A2等亚型,这些细微差异源于抗原结构的变异,在特殊输血场景中需要特别关注。
二、Rh血型系统的关键作用
Rh血型系统作为临床第二重要的分类标准,以D抗原的存在与否划分Rh阳性(+)或阴性(-)。当A型血叠加Rh阳性特征时,就形成了"A+"型血,这类人群在我国占比超过99%。这种命名方式实质上是ABO与Rh系统的组合标注,完整表述应为"A型Rh阳性血"。
D抗原的遗传遵循显性定律,只要携带一个D基因就会表现为Rh阳性。这种遗传特性使得Rh阴性血型(俗称"熊猫血")在汉族中仅占1%,但在白种人中比例可达15%。对于A+血型者而言,其红细胞同时携带A抗原和D抗原,这种双重特征在妊娠和输血时会产生重要影响。
三、临床输血的适配规则
在输血实践中,A型血只能接受A型或O型血液,这与血浆中的抗B抗体直接相关。若输入B型血,抗体将攻击异源红细胞导致溶血反应。而A+型血的特殊性在于,除遵守ABO兼容规则外,还需保证Rh因子匹配。理论上A+患者应接受A+或A-血液,但在紧急情况下可暂时接受O+型。
现代输血医学已发展出成分输血技术,通过分离红细胞、血小板等成分,显著降低了输血反应风险。对于A+型献血者,其红细胞可用于A+、AB+患者,血浆则适用于O型和A型患者。这种精准化操作使得血型资源的利用效率得到极大提升。
四、遗传与健康的关联探索
血型遗传规律为亲子鉴定提供了生物学依据。当父母分别为A型和O型时,子女不可能出现B型或AB型。这种遗传特性在法医学应用中被广泛验证,但随着DNA检测技术的发展,其应用场景已逐渐被更精确的基因检测取代。
近年研究提示,A型血可能与某些疾病存在微弱的统计学关联。例如部分研究指出A型人群胃癌发病率略高,血栓风险较O型人群增加11%。但这些结论仍需更多循证医学证据支持,个体健康更多取决于生活方式等综合因素。
五、特殊血型的医学应对
面对罕见的ABO亚型(如A3型)或Rh阴性血型,医疗机构需要建立应急保障机制。我国已建成覆盖全国的特殊血型冷冻库网络,采用甘油冷冻技术可将红细胞保存期延长至10年。对于Rh阴性孕妇,产前注射抗D免疫球蛋白能有效预防新生儿溶血症,这项技术使相关病症发生率降低了90%。
在自体输血技术方面,A+型患者可通过术前储血方式规避异体输血风险。这种将自身血液分离保存,术中回输的方法,特别适用于稀有血型患者。随着干细胞技术的进步,未来或可实现血型的体外改造,从根本上解决血源短缺问题。
通过对A型血及其亚型的系统解析,我们不仅看到了生命科学的精妙设计,更深刻认识到精准医疗的时代价值。正确理解血型特征,既是保障临床安全的基础,也是推动血液研究发展的动力。未来研究可深入探索血型抗原的免疫调控机制,开发通用型人工血液,这将为人类健康事业开辟新的可能。对普通民众而言,知晓自身血型信息,积极参与无偿献血,既是公民责任的体现,更是对生命共同体的有力守护。


