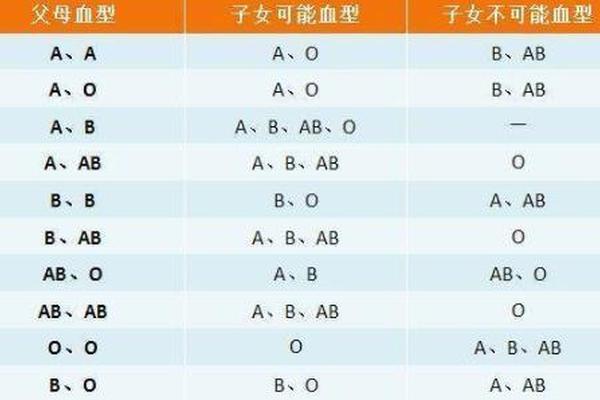
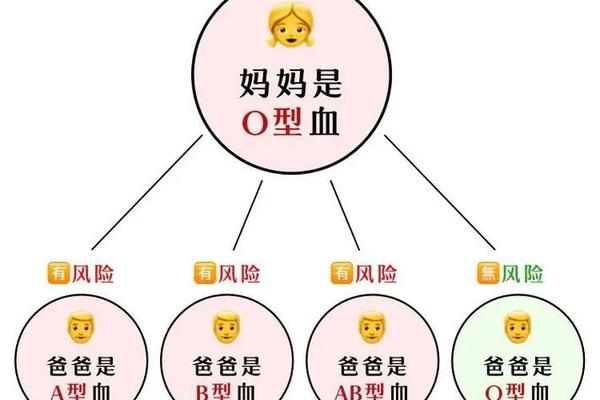
在人类血型系统的复杂编码中,A型、B型与O型的组合常引发对新生儿溶血的担忧。当A型母亲与B型胎儿相遇,或O型母亲孕育B型后代时,这种源自抗原-抗体反应的生理矛盾可能悄然显现。数据显示,我国ABO溶血病例中,O型母亲与A/B型胎儿的组合占主导,而A型与B型母子间的溶血风险则相对罕见且轻微。这种差异背后,既是免疫学机制的精妙调控,也是临床医学对母婴健康守护的重要课题。
病理机制的差异
ABO血型系统的核心在于红细胞表面抗原与血清抗体的特异性反应。A型个体携带A抗原和抗B抗体,B型则具有B抗原与抗A抗体。当A型母亲孕育B型胎儿时,母体抗B抗体属于IgM大分子类型,难以穿透胎盘屏障(网页54)。这与O型母亲体内高活性的IgG型抗A/B抗体形成鲜明对比——后者分子量小,可自由通过胎盘引发胎儿红细胞破坏(网页35)。
抗原相似性理论进一步解释A型与B型组合的低风险特性。研究显示,A和B抗原共享某些糖链结构,导致母体免疫系统对异源抗原的识别钝化(网页2)。这种分子层面的相似性使得即便发生少量胎儿红细胞渗漏,引发的抗体反应也较为温和。而O型H抗原与A/B抗原的结构差异显著,使O型母体的免疫应答更为剧烈(网页54)。
临床风险的对比
流行病学调查揭示,O型母亲分娩的ABO溶血发病率约为20%,但其中仅5%需医疗干预(网页27)。反观A型与B型组合,文献报道的显性溶血发生率不足1%(网页2)。这种差异在临床表现上尤为显著:O型母源溶血常导致出生24小时内黄疸指数急剧上升,血红蛋白可能降至90g/L以下(网页28);而A型母源的B型胎儿多表现为轻度黄疸,罕有需要换血治疗的案例(网页29)。
新生儿保护机制在此过程中发挥缓冲作用。胎儿红细胞表面的抗原表达尚未成熟,其抗原位点密度仅为成人的1/3(网页20)。这种生理特性在A型与B型组合中形成双重缓冲:既降低抗原暴露强度,又减少抗体结合几率。但对于O型母体产生的强效IgG抗体,这种天然屏障的保护效果则大幅削弱(网页35)。
诊断监测的分级
针对不同风险组合,临床采取差异化的监测策略。O型孕妇自孕16周起需定期检测抗A/B效价,当效价≥1:128时提示高风险(网页40)。而A型孕妇仅在既往不良孕产史时才建议进行抗体筛查(网页28)。先进的流式细胞术可精确量化胎儿红细胞渗漏量,为A型孕妇提供精准的风险评估(网页66)。
新生儿诊断方面,直接抗人球蛋白试验(Coombs试验)的阳性率在O型母源病例中达85%,而在A型母源病例中阳性率不足30%(网页29)。这种差异提示临床需结合血型组合调整诊断阈值:对于A型母体新生儿,即使Coombs试验阴性,仍需动态监测胆红素变化(网页37)。
防治策略的优化
预防性干预呈现阶梯化特征。O型孕妇在孕28周可接受中药茵陈汤剂调理,其黄酮类成分可增强肝酶代谢能力(网页40)。高危病例推荐产前静脉注射丙种球蛋白,通过Fc段受体竞争机制抑制抗体转运(网页12)。而A型孕妇群体通常仅需加强胎儿监护,极少数重症案例才需考虑血浆置换(网页66)。
治疗方案的选择依据溶血严重程度分级。光疗作为一线治疗,对O型母源病例的胆红素下降速率可达5-10μmol/L/h,但对A型母源病例往往24小时内即见显效(网页27)。新型窄谱LED光疗设备的应用,将治疗副作用发生率从传统蓝光的12%降至3%(网页40)。对于血红蛋白<80g/L的危重患儿,改良式同步换血术可将并发症风险降低40%(网页29)。
未来探索的方向
当前研究正在突破血型系统的传统认知。单细胞测序技术揭示,部分O型孕妇存在天然免疫耐受基因型,这为个体化风险评估提供分子标志物(网页66)。基因编辑技术尝试敲除母体B细胞中特定V区基因片段,从根源上阻断致病抗体产生(网页60)。而纳米载药系统可实现抗体的胎盘靶向中和,动物实验显示可使溶血发生率下降75%(网页12)。
在这场生命初始的免疫博弈中,医学正从被动应对转向主动调控。通过建立血型组合-基因型-表型的多维预测模型,未来有望实现新生儿溶血风险的精准分级管理。当基础研究的突破与临床实践的创新持续交织,母婴健康的守护网将编织得愈发细密牢靠。


