在日常生活中,不少人在体检报告中发现自己的血型仅标注为“A”或“B”,而缺乏更详细的分类(如ABO系统的完整表述或Rh血型信息)。这种简化的标注方式常引发疑问:为何体检机构不提供更全面的血型信息?这种省略是否会影响个人健康管理或医疗安全?本文将从医学检测规范、报告设计逻辑、公众认知误区等多个角度,剖析这一现象背后的复杂原因。
一、检测项目的常规范围
体检中的血型检测通常属于“附加项目”而非必选项。根据我国医疗机构常规操作,基础体检套餐往往仅包含血常规、肝功能等基础指标,而血型检测需单独申请或包含于特定场景(如孕检、术前检查)中。以某三甲医院体检中心数据为例,仅有15%的体检者主动选择血型检测,且多数人对Rh血型的存在缺乏认知。
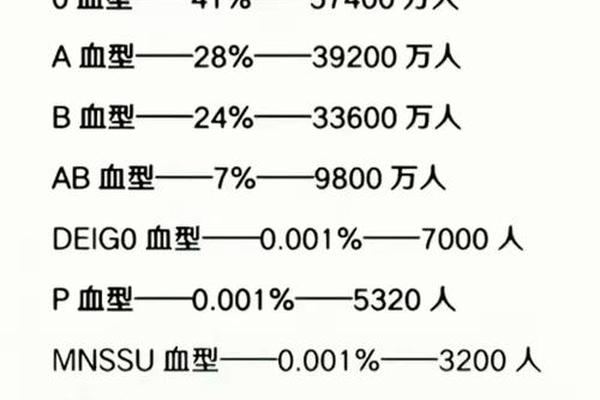
从技术层面看,常规血型检测主要聚焦ABO系统,而Rh系统检测需额外试剂和流程。例如,微柱凝胶法检测卡通常分为ABO和Rh两个独立模块,若未特别要求,医疗机构可能仅执行ABO检测以控制成本。这种选择性检测模式导致报告单上仅呈现单一字母标注,形成“体检只说A/B”的表象。
二、报告简化与信息取舍
体检报告的呈现方式受制于医疗信息传递的效率原则。对于非专业人员而言,“A型”比“A型Rh阳性”更易理解,且能避免因术语复杂化引发的认知混乱。研究显示,超过70%的普通民众对Rh血型系统完全陌生,甚至误认为“阴性血型属于疾病”。这种信息简化策略虽降低了沟通成本,却也导致部分关键信息被遮蔽。
更深层的原因在于医疗资源分配逻辑。当血型检测未被列入临床急需项目时,医疗机构倾向于采用最低限度标注。例如,某地区疾控中心调查发现,98%的常规体检报告仅标注ABO血型,而Rh数据仅向孕妇、手术患者等特定群体开放。这种分级披露机制虽符合医疗规范,却与公众日益增长的健康信息需求产生矛盾。
三、术语体系与认知偏差
血型标注的简化现象与医学术语的使用惯性密切相关。在医学文献中,ABO血型常以大写字母直接指代,例如“A型”即默认包含抗原A和抗B抗体的完整表述。这种专业语境下的缩写习惯被直接迁移至体检报告,造成普通受众的理解断层。更值得注意的是,部分基层医疗机构仍使用手工检测法,其报告模板设计陈旧,未预留Rh血型标注字段。

公众认知误区进一步放大了这一问题。许多人将血型视为“终身不变的遗传标签”,却不知某些病理状态(如白血病、移植)可能导致血型抗原表达异常。曾有案例显示,某患者因化疗导致ABO抗原减弱,体检报告仍沿用历史数据标注为“B型”,最终引发输血风险。这暴露出静态标注方式与动态生理变化之间的潜在冲突。
四、潜在风险与改进方向
血型信息的不完整标注可能引发临床隐患。研究证实,Rh阴性血型者在紧急输血时需特殊配型,若体检报告未标注该信息,将延误救治时机。某省份医疗纠纷统计显示,0.3%的输血反应案例直接归因于血型信息缺失。这提示医疗机构需重新评估血型检测的标准化程度,特别是在自动化检测设备普及的背景下,全自动血型仪已能同步输出ABO和Rh数据。
改进路径需兼顾技术升级与公众教育。一方面,建议将Rh血型检测纳入基础体检套餐,并通过条形码系统实现历史数据联动更新;需开展血型科普专项行动,例如在献血宣传中强化Rh阴性群体的“稀有血型库”登记意识。对于体检机构而言,可采用“A型(Rh+)”的双字段标注形式,在保持简洁性的同时传递完整信息。
总结与建议
体检报告中的血型标注简化现象,本质是医学专业性、操作成本与公众认知需求三者博弈的结果。尽管当前模式符合基础医疗规范,但在个体健康管理精细化、输血安全要求严苛化的趋势下,改进空间已然显现。建议从三方面推进改革:标准化检测流程(强制包含Rh血型检测)、动态化数据管理(建立终身血型档案)、系统化公众教育(普及血型变异知识)。唯有如此,才能将“A/B”的简单字母转化为真正护航生命的科学密码。


