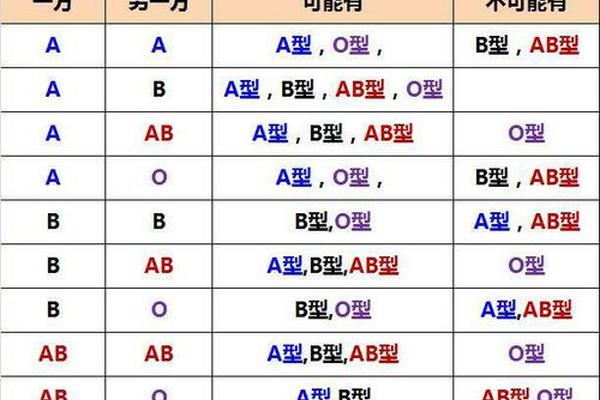
ABO血型系统的遗传遵循孟德尔定律,由位于9号染色体上的显性基因A、B和隐性基因O共同决定。当父母双方均为A型血时,其基因型可能为AA(纯合子)或AO(杂合子)。根据遗传学规律,若父母均为AA型,子代将100%遗传A型血;若一方为AA型、另一方为AO型,则子代有75%概率为A型血;若双方均为AO型,子代可能出现A型(75%)或O型(25%)两种血型。
这种遗传机制源于A基因的显性特征。例如,当A型血个体的基因型为AO时,显性A基因会掩盖隐性O基因的表达,导致血型表型仍为A型。A型血夫妇的子女血型不会出现B型或AB型,除非发生罕见的基因突变或检测误差。临床案例显示,曾有A型血父母生育出B型血子女的极端案例,但后续基因测序发现是母亲携带罕见的Bw11突变基因所致,而非常规遗传规律。
二、血型对生育能力的影响研究
近年来,血型与生育能力的关联性引发学界关注。英国《人类生殖》期刊的研究指出,O型血女性卵巢储备功能下降速度更快,35岁后受孕率显著低于A型血女性。相反,美国耶鲁大学对560名女性的研究发现,A型血女性卵泡刺激素(FSH)水平较低,卵巢储备功能更强,自然受孕成功率比其他血型高15%-20%。
这种差异可能与血型抗原的生物学特性相关。A型抗原中的N-乙酰半乳糖胺结构,可能通过调节免疫微环境促进胚胎着床。日本学者山本的研究进一步揭示,A型血女性子宫内膜中整合素β3的表达水平更高,这种蛋白分子能增强胚胎与母体的黏附能力。也有学者提出质疑,认为现有研究多基于单一指标(如FSH),尚未建立血型与生育能力的直接因果链。
三、母婴健康风险的评估与防控
在常规妊娠中,A型血夫妇的母婴血型不合风险较低。ABO溶血多发生在O型血母亲与A/B型胎儿的组合中,因母体天然存在抗A/B抗体。而A型血母亲若怀有A型胎儿,其免疫系统不会产生针对性抗体,新生儿溶血发生率不足0.1%。但需警惕Rh阴性血型的特殊风险,我国约0.3%的A型血人群为Rh阴性,此类孕妇需在孕28周及产后72小时内注射抗D免疫球蛋白,预防二胎溶血。
值得注意的是,A型血女性患妊娠期高血压的风险较其他血型高18%。哈佛大学公共卫生学院的研究认为,A型血中血管紧张素原基因的多态性可能影响血压调节机制。建议A型血孕妇加强血压监测,每日钠摄入量控制在5g以下,并适量补充ω-3脂肪酸以改善血管内皮功能。
四、科学备孕的优化策略
针对A型血人群的生理特点,建议采取个性化备孕方案。首先进行基因检测明确血型亚型,如发现罕见的顺式AB型或孟买型需提前制定输血预案。营养方面,A型血个体胃酸分泌较少,宜选择易消化的植物蛋白,减少红肉摄入,每日补充400μg叶酸可降低神经管缺陷风险。
辅助生殖技术为特殊人群提供新选择。美国生殖医学学会数据显示,A型血女性接受试管婴儿治疗的着床率达42%,高于O型血的37%。这可能与A型血子宫内膜容受性相关,建议在胚胎移植周期同步检测子宫内膜整合素表达谱。对于反复流产的A型血女性,可考虑淋巴细胞免疫治疗,调节Th1/Th2细胞平衡,临床有效率可达76%。
A型血夫妇的生育特征既受遗传规律支配,又与独特的生理机制相关。现有研究证实其子代血型分布符合孟德尔定律,生育能力具有一定优势,但需关注妊娠期高血压等潜在风险。建议建立血型特异性孕产管理体系,整合基因检测、营养干预和靶向治疗。未来研究可深入探索血型抗原与生殖免疫的分子互作机制,开发基于血型多态性的精准生育指导方案,为不同血型人群提供更科学的生殖健康保障。


