A型血作为ABO血型系统中分布最广的类型之一,其生物学特性与遗传规律始终是医学研究的焦点。根据抗原差异,A型血可分为A1和A2两种主要亚型,其中A1型占比约80%,而A2型仅占20%。这种分类源于红细胞表面抗原结构的细微差异:A1型红细胞同时表达A和H抗原,而A2型仅表达A抗原且H抗原含量较低。这种差异在输血和疾病关联性研究中具有重要意义。
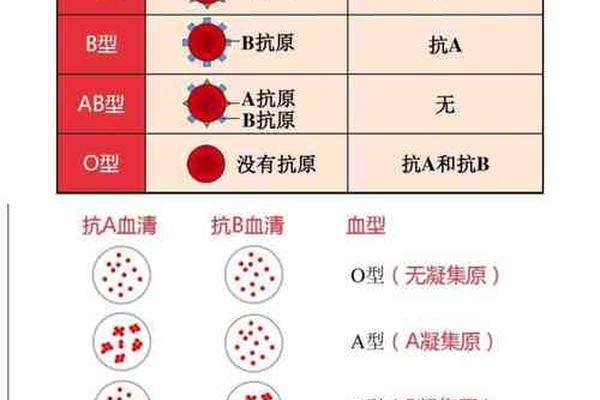
从遗传学角度看,A型血由染色体上的IA显性基因控制。基因型为IAIA或IAi的个体表现为A型,其中IAi携带者可能将隐性i基因传递给后代。例如,若父母均为IAi型,子女可能遗传两个i基因而表现为O型血。血型遗传的复杂性不仅限于此——基因突变、稀有血型(如孟买血型或CisAB型)等因素可能打破常规遗传规律,导致A型血家庭出现“异常”血型后代。
二、A型血的特殊亚型与临床意义
在常规检测中,A型血亚型的误判可能引发严重后果。以A2亚型为例,其弱化的抗原表达易被误判为O型,若将A2型血液输注给O型受血者,可能因抗A抗体引发溶血反应。更罕见的是孟买血型(又称“恐龙血”),这类个体因缺乏H抗原前体物质,即便携带IA或IB基因,也无法正常表达A/B抗原,常规检测中易被误判为O型。例如,孟买血型的A型个体与普通A型血结合时,后代可能因H抗原缺失而表现出“不可能”的血型组合。
另一特殊案例是CisAB型,其A和B基因位于同一条染色体上,导致AB型父母可能生出AB型子女,甚至出现A型与B型父母生育AB型后代的现象。此类血型的发现挑战了传统遗传模型,也提示临床血型检测需结合更精细的分子生物学手段。
三、A型血与疾病风险的关联性
流行病学研究显示,A型血与特定疾病存在显著相关性。例如,A型人群患胃癌的风险较其他血型高15%-20%,这可能与A抗原作为幽门螺杆菌的天然受体有关。在心血管领域,A型血个体因血小板聚集性较高,血栓形成风险增加,尤其在吸烟或高脂血症患者中更为明显。
A型血并非全然劣势。2020年新冠大流行期间,多项研究指出A型血患者的重症率低于B型或AB型,这可能得益于其血浆中抗B抗体对病毒刺突蛋白的交叉中和作用。这种矛盾的疾病关联性揭示了血型与免疫系统的复杂互动,也为个性化医疗提供了新思路。
四、A型血研究的科学突破与未来方向
近年来,血型转换技术取得突破性进展。东南大学团队利用肠道菌源酶(FpGalNAcDeAc和FpGalNase),在5分钟内将A型红细胞表面抗原高效转化为O型,转化率达99%以上。该技术通过酶解N-乙酰半乳糖胺残基,消除了A抗原的免疫原性,为建立“通用血库”提供了可能。
未来研究需进一步探索血型亚型的分子标记物,例如开发针对A2亚型的快速检测试剂盒。基因编辑技术(如CRISPR-Cas9)可能用于纠正稀有血型的遗传缺陷,例如修复孟买血型的FUT1基因突变。这些突破将重塑输血医学的格局,并推动精准医疗的发展。
A型血的研究跨越了遗传学、免疫学与临床医学的边界,其特殊亚型与疾病关联性揭示了生命科学的深层奥秘。从亚型误判引发的输血风险,到血型转换技术带来的医学革命,每一次发现都在重构人类对血液系统的认知。未来,随着单细胞测序与合成生物学的发展,我们有望破解更多血型密码,最终实现从“适配输血”到“按需改造”的跨越。对于公众而言,理解血型复杂性不仅关乎医疗安全,更是消除误解、促进科学认知的重要一步。


