血型作为人类遗传的重要特征之一,其背后蕴含着复杂的生物学规律。当父母分别为A型血和O型血时,孩子的血型可能性成为许多家庭关注的焦点;而若父母双方均为O型血,则孩子的血型更呈现出明确的遗传特征。这些现象不仅体现了基因传递的稳定性,也隐藏着医学实践中需要警惕的特殊情况,其科学内涵值得深入探讨。
一、血型遗传的基本规律
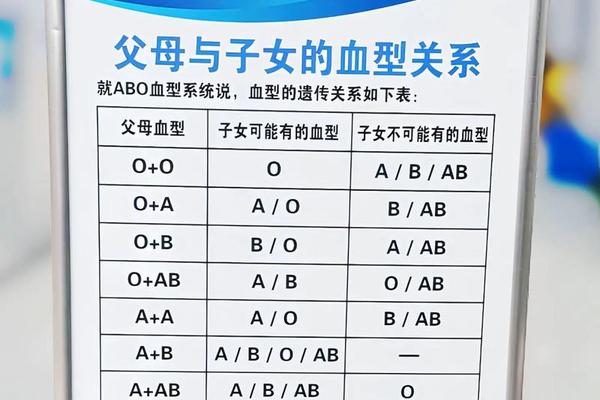
在ABO血型系统中,决定血型的基因遵循孟德尔遗传定律。A型血的基因型可能是AA或AO,O型血则为纯合隐性基因OO。当A型(AO)与O型(OO)结合时,父代可提供的等位基因组合为A与O,因此子代可能获得AO(表现为A型血)或OO(表现为O型血)的基因型。
对于双方均为O型血的父母,由于O型是隐性纯合体(ii),子女只能继承来自父母的两个O基因,因此血型必定为O型。这一规律在常规检测中具有高度准确性,如日本学者山本对ABO基因DNA结构的研究证实,O型基因无法编码A或B抗原的合成酶。
二、血型概率的科学解析
在A型与O型血父母的组合中,血型概率呈现显著差异。根据基因型分布统计,若A型父(母)携带AO基因型(占比约60%),其与O型配偶生育A型孩子的概率为50%,O型概率为50%;若A型父(母)为AA纯合型(占比约40%),则所有子代均为A型。临床数据显示,整体而言A型与O型夫妇的子女中,约75%为A型,25%为O型。
而对于双O型父母,其子代出现非O型血属于极小概率事件。中国免疫血液学研究者曾报道,广西一对O型夫妻生育B型婴儿的案例,最终通过基因测序发现母亲携带罕见的Bw11突变基因,揭示出AB亚型的存在。此类特例发生率不足百万分之一,但仍提示医学实践中需警惕非常规检测误差。
三、临床医学的现实意义
在产科实践中,血型遗传规律直接影响新生儿健康管理。当母亲为O型血时,若胎儿遗传父系的A或B抗原,可能引发新生儿溶血病(HDN)。数据显示,O型血母亲与非O型胎儿组合中,ABO血型不合导致HDN的发生率达15%-20%。例如,A型父与O型母的胎儿若为A型,母体抗A抗体会通过胎盘攻击胎儿红细胞,需通过产前抗体效价监测进行干预。
而对于双O型父母,理论上不存在ABO溶血风险。但2018年武汉某医院发现O型夫妻诞下A型婴儿的案例,最终基因检测揭示母亲为孟买血型(hh基因型),其红细胞缺乏H抗原导致常规检测误判。这提示临床需建立更精准的血型鉴定体系,特别是对稀有血型人群进行基因筛查。
四、社会认知的误区澄清
公众常存在"O型万能供血者"的误解。实际上,O型血浆中含抗A、抗B抗体,大量输注异型血仍可能引发溶血反应。现代输血医学强调同型输注原则,仅在紧急情况下允许少量O型红细胞输注。在遗传领域,血型鉴定不能作为亲子关系判定的唯一依据,2019年媒体报道的"O型父母生B型女"事件,最终通过基因测序确认父女关系,揭示出血型系统复杂性的冰山一角。
对血型与性格、健康的关联性认知也需科学审视。虽然某些研究提示A型血人群胃癌风险较高,但这些结论均建立在统计学相关性层面,缺乏确凿的因果证据。医学界更关注血型抗原在器官移植配型、流行病易感性等领域的实际应用价值。

五、未来研究的拓展方向
随着基因测序技术的发展,血型研究正从血清学层面深入到分子机制。2023年《自然·遗传学》刊文指出,已发现ABO基因座外12个调控血型抗原表达的SNP位点。在临床转化方面,日本学者尝试通过α-半乳糖苷酶处理B型红细胞,开发通用型血液制品,这或将革命性改变输血医学现状。
对于遗传咨询领域,建立中国人血型基因数据库成为迫切需求。现有数据显示,我国AB亚型发生率约为0.03%,但缺乏系统性流行病学研究。通过大规模人群筛查,可完善血型遗传风险评估模型,为优生优育提供精准指导。
总结
血型遗传既遵循着严谨的生物学规律,又蕴含着基因突变的可能性。从A型与O型父母的血型概率分布,到双O型组合的遗传确定性,这些现象折射出生命科学的神奇与复杂。在医学实践中,既要尊重血型遗传的普遍规律,也要警惕特殊案例的存在。未来研究应聚焦于基因检测技术的临床应用、稀有血型库建设以及血型相关疾病的分子机制解析,为人类健康管理提供更坚实的科学支撑。


