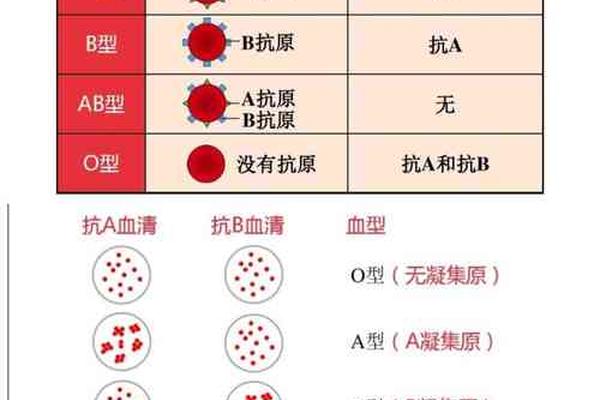
在ABO血型系统中,A型血的红细胞表面携带A抗原,血浆中则含有抗B抗体。这一特性决定了A型血的输血兼容性:A型血患者只能接受A型或O型血的输入,而O型血作为“万能供血者”仅能在紧急情况下经交叉配血后使用。临床实践中,若输入B型或AB型血,抗B抗体会引发严重的溶血反应,导致红细胞破裂、血红蛋白尿甚至肾功能衰竭。值得注意的是,现代医学强调“同型输血优先”,即使是O型血也需去除血浆成分以减少抗体风险。
输血安全性的保障不仅依赖于血型匹配,更需通过交叉配血试验验证相容性。例如,A型亚型(A1、A2)的抗原差异可能导致亚型间的输血反应,因此实验室需通过抗A1血清进行精确分型。A型血人群若存在自身免疫性疾病或曾发生输血反应,输血方案的制定需更为谨慎,必要时选择成分输血或自体血回输技术。
二、A型血与心脑血管疾病的高风险关联
多项研究证实,A型血人群的心脑血管疾病发病率显著高于其他血型。2022年《神经学》杂志的研究指出,A型血人群60岁前的中风风险较其他血型高16%,而O型血风险降低12%。机制研究表明,A型血的总胆固醇和低密度脂蛋白(LDL)水平普遍偏高,血液黏稠度与血小板黏附率升高,易形成动脉粥样硬化斑块。阜外心血管病医院的临床数据显示,A型血冠心病检出率达57.1%,显著高于非A型血人群。
预防策略方面,建议A型血人群增加植物甾醇摄入(如蘑菇、花生),其结构与胆固醇相似,可竞争性抑制肠道吸收,每日1.8克摄入量可有效调节血脂。定期监测血压、血糖,控制BMI在18.5-23.9之间,减少高盐高脂饮食,可降低心脑血管事件发生率。
三、A型血的癌症易感性及机制探讨
A型血人群的癌症风险呈现显著特异性。上海交通大学团队对1.8万名志愿者长达20年的追踪发现,A型血患胃癌、结直肠癌的风险分别比非A型血高20%和15%,这可能与A抗原模拟肿瘤表面抗原、削弱免疫识别功能有关。日本学者早年的研究也指出,A型血人群的胃癌发病率与幽门螺杆菌感染率呈正相关,而O型血因胃酸分泌旺盛具有更强杀菌能力。
免疫学角度分析,A型血人群的炎症因子清除效率较低,慢性炎症环境促进细胞异常增殖。糖基转移酶活性异常可能影响细胞间信号传导,间接导致癌变。临床建议A型血人群加强消化道肿瘤筛查,40岁以上每2-3年进行胃镜与肠镜检查,并增加富含果胶的食物(如苹果、南瓜),其水溶性纤维可吸附毒素、维护胃肠黏膜。
四、消化系统疾病的特殊挑战
A型血人群的消化系统脆弱性体现在双重层面:胃酸分泌不足与幽门螺杆菌易感性。研究显示,A型血胃酸pH值平均比O型血高0.5,导致食物灭菌能力下降,增加胃炎、胃溃疡风险。浙江大学附属医院数据表明,A型血消化性溃疡发生率是非A型血的1.5-2倍,且溃疡愈合时间延长30%。这与A型血红细胞表面Leb抗原促进幽门螺杆菌定植密切相关。
饮食管理方面,建议避免咖啡、酒精等刺激性食物,采用少食多餐模式,并补充益生菌调节肠道微生态。对于已出现反酸、嗳气症状者,可定期检测幽门螺杆菌,必要时进行四联疗法根除治疗。
A型血的生物学特性使其在输血医学与疾病预防领域具有独特研究价值。现有证据表明,心脑血管疾病、消化道癌症和消化性溃疡构成A型血人群的三大健康威胁,其机制涉及遗传、免疫、微生物等多因素交互作用。未来研究需进一步解析ABO基因多态性与疾病易感性的分子通路,开发个性化筛查方案。对于A型血个体而言,建立健康生活方式、针对性强化营养干预、定期专项体检,是降低疾病风险的核心策略。血型虽不可改变,但科学的健康管理能有效改写疾病易感性的表达轨迹。


