在人类遗传学中,血型传递的规律既是生物医学的基础课题,也是公众日常关注的焦点。当一对A型血父母期待新生儿时,孩子可能继承怎样的血型?而当B型与A型血个体结合时,这种跨型组合又会孕育出哪些可能性?这些看似简单的问题背后,蕴含着复杂的遗传机制和临床意义,甚至可能挑战传统认知。
一、A型与A型的遗传规律
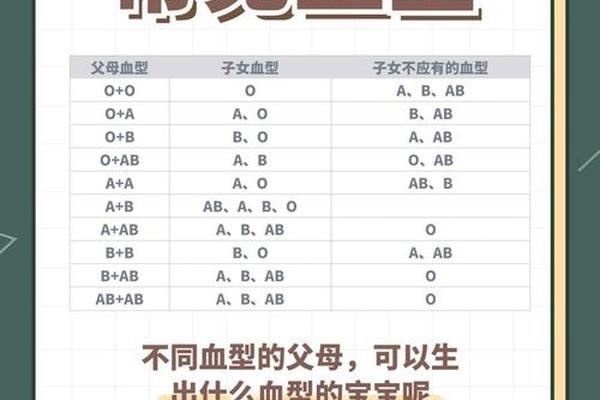
A型血个体的基因型可能为AA纯合子或Ai杂合子。根据孟德尔遗传定律,当父母双方均为A型时,基因组合存在三种可能性:AA×AA、AA×Ai、Ai×Ai。前两种组合中,无论父母是否携带隐性i基因,显性A基因都会主导血型表达,因此子代将100%表现为A型血。但在第三种情况下,Ai基因型的父母各有50%概率传递i基因,导致子代出现25%概率的O型血。
这种遗传现象在临床检测中具有实际意义。2020年北京某医院曾报道一例特殊案例:父母均为A型血的夫妇诞下O型血婴儿,引发家庭纠纷。经基因测序证实,父母均为Ai杂合子,婴儿恰好继承了两个i基因,符合遗传规律。这提示血清学检测可能掩盖隐性基因的存在,基因层面的分析能更精准揭示遗传真相。
二、B型与A型的组合解析
B型血(基因型BB或Bi)与A型血(AA或Ai)的跨型结合,创造了更复杂的遗传图谱。在BB×AA的极端组合中,子代将100%表现为AB型血,因为显性B基因与A基因共表达。而当Bi与Ai基因型相遇时,基因重组将产生AB(25%)、A(25%)、B(25%)、O(25%)四种可能,这种多样性源于i基因的中性传递特性。
日本学者山本等人在1990年通过DNA结构研究揭示,ABO抗原的形成依赖于特定糖基转移酶的活性。例如,当父方B型基因编码的α-1,3-D-半乳糖转移酶与母方A型基因的α-N-乙酰半乳糖胺转移酶共同作用时,子代红细胞表面将同时呈现A、B抗原,形成AB型血。这种分子层面的解释,使传统血型遗传表更具科学深度。
三、特殊情况的遗传变异
常规遗传规律之外,约0.01%的案例存在基因突变导致的表型异常。2019年媒体报道的"方先生事件"即为典型:O型父亲与A型母亲诞下B型婴儿。基因测序揭示,母亲实为ABw亚型,其Bw11突变基因产生的抗原微弱到常规检测难以识别。这类亚型的存在,要求临床血型鉴定需结合分子生物学手段。
孟买血型(hh型)则是另一特殊类型。这类个体因缺乏H抗原前体物质,即使携带ABO基因也无法表达相应抗原,常规检测显示为O型。2017年印度学者研究发现,孟买血型人群输血时必须使用同型血液,否则将引发严重溶血反应。这种遗传变异的存在,凸显出血型系统的复杂性。
四、遗传规律的实践应用
在亲子鉴定领域,血型遗传规律构成初步筛查工具。例如O型父母不可能生育AB型子女的法则,可快速排除部分争议案例。但如遇亚型或基因突变,则需依赖STR基因分型等精准技术。美国血库协会建议,涉及稀有血型的亲子纠纷应进行HLA分型与基因测序的双重验证。
输血医学的发展更与血型遗传研究密不可分。O型作为"万能供血者"的地位源于其缺乏A/B抗原的特性,而AB型的"万能受血"能力则建立在不产生抗A/B抗体的基础上。但现代输血医学强调同型输注原则,2023版《临床输血技术规范》明确指出,异型输血仅适用于危及生命的紧急情况。
从A型父母的确定性遗传到B-A组合的多样性表达,血型传递规律既是生命密码的精妙呈现,也是医学实践的重要基石。随着基因测序技术的普及,传统血清学检测的局限性逐渐显现,建立多维度血型鉴定体系成为必然趋势。未来研究应重点关注稀有血型基因的分子机制,开发快速准确的床边检测技术,同时加强公众遗传学知识普及,使血型这一生命印记的解读更加科学、精准。


