AB型血是ABO血型系统中最为特殊的一种类型,其基因型为IAIB,即同时携带显性A基因和显性B基因。根据遗传规律,A和B基因均为显性,O基因为隐性,因此当父母一方传递A基因、另一方传递B基因时,子代的基因型为AB型,表现为红细胞表面同时存在A和B两种抗原。
从分子机制来看,A抗原的合成依赖于A基因编码的N-乙酰半乳糖胺转移酶,将H抗原转化为A抗原;而B抗原则由B基因编码的半乳糖转移酶催化生成。AB型血的独特之处在于两种酶同时存在,使得红细胞能够同时表达两种抗原。这种显性共表达的特性,使得AB型血在人群中的比例较低(全球平均约5%),且在不同地域和种族中分布差异显著。
二、AB型血的血清学特性与输血原则
AB型血的血清学特征决定了其作为“万能受血者”的地位。由于血清中不含抗A和抗B抗体,理论上可接受任何血型的红细胞输入。这一特性仅限于红细胞输注,血浆中的抗A和抗B抗体仍可能引发溶血反应。例如,若AB型患者输入O型血浆,O型血浆中的抗A和抗B抗体可能攻击受血者的红细胞。
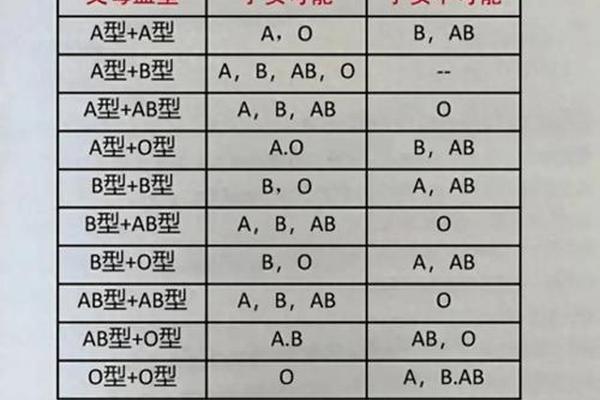
临床实践中,异型输血需严格限制在紧急情况,并控制输注量。大量输血时,供血者血浆中的抗体若未被充分稀释,仍会导致严重并发症。现代医学要求输血前必须进行交叉配血试验,即使AB型受血者也需优先匹配同型血液。值得注意的是,AB型血人群若作为供血者,其红细胞因携带双重抗原,仅能输给AB型受血者,这一限制凸显了AB型血的“双向特殊性”。
三、AB型血的健康关联与医学争议
近年研究揭示了AB型血与疾病风险的潜在关联。大规模流行病学数据显示,AB型血人群的静脉血栓风险较其他血型高20%-30%,可能与凝血因子VIII水平升高有关。日本学者发现AB型血男性肝癌发病率显著高于其他血型,但结直肠癌风险较低。这些关联可能与抗原介导的免疫调控差异相关,但仍需更多分子机制研究佐证。
在社会认知层面,AB型血常被赋予“复杂性格”的标签,如敏感、理性兼具等。2016年《国际家庭科学杂志》的研究明确指出,血型与性格无统计学关联,此类观点多为文化建构的产物。科学界更关注AB型血在器官移植中的兼容性优势,例如AB型供体的肾脏可匹配所有血型受体,这为器官分配策略优化提供了新思路。
四、未来研究方向与技术突破
血型转换技术的突破为AB型血的临床应用开辟了新路径。2022年剑桥大学团队利用酶处理成功将肾脏血管内皮细胞的AB型抗原转换为O型,使跨血型移植成为可能。这一技术若扩展至红细胞改造,或将彻底解决AB型血液供应短缺问题。
基因编辑技术的成熟也为精准调控血型抗原表达提供了可能。例如,通过CRISPR技术沉默ABO基因中的特定外显子,可定向调控抗原合成路径。针对AB型血人群的个性化医疗研究正在兴起,包括基于血型的药物代谢差异分析和疫苗反应预测等。
AB型血作为人类血型系统中的特殊存在,其遗传机制与临床意义已超越简单的输血范畴。从分子层面的抗原合成到宏观层面的疾病关联,AB型血的研究不断揭示着生命科学的深层规律。未来,随着血型转换技术和基因编辑的发展,AB型血或将成为突破免疫屏障的关键载体。现阶段仍需加强公众科普,纠正“血型决定论”的认知偏差,推动血型研究回归科学本质。建议医疗机构建立AB型血动态储备机制,并深入开展血型特异性病理研究,为精准医学提供更全面的数据支撑。


