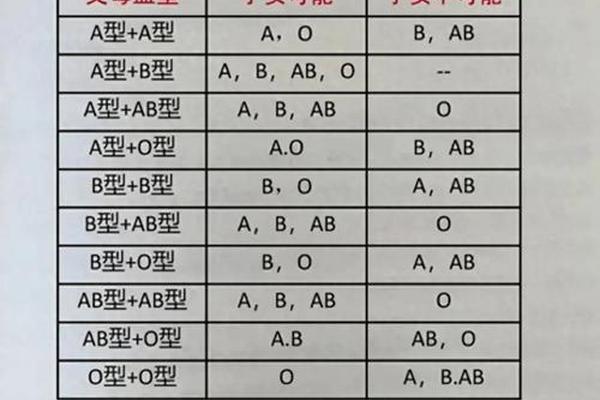
血型遗传遵循孟德尔定律,由父母各贡献一个等位基因决定。A型血个体的基因型可能是AA(纯合型)或AO(杂合型),而O型血个体仅携带OO基因型。当父亲为A型血(AA/AO)、母亲为O型血(OO)时,子代只能从父亲处继承A或O基因,从母亲处继承O基因,因此孩子的血型可能性为A型(AO基因型)或O型(OO基因型),排除B型或AB型的可能性。
从显隐性关系来看,A基因为显性,O基因为隐性。若父亲为AA型,所有子女均携带AO基因型,表现为A型血;若父亲为AO型,则有50%的概率将O基因传递给子代,此时子女可能表现为A型(AO)或O型(OO)。这一规律在常规遗传学场景下具有高度稳定性,但在极少数情况下可能因基因突变或亚型干扰而产生例外。
二、特殊情况的科学解释与案例
尽管血型遗传具有规律性,临床中仍存在“不可能”的血型组合案例。例如,网页18报道的一对O型与A型夫妻生育了B型血女儿,最终通过基因检测发现母亲实为ABw亚型。此类亚型的B抗原表达微弱,常规血清学检测易误判为A型。这表明,传统血型检测方法存在局限性,基因测序能更精准地揭示血型本质。
另一类特殊情况涉及基因突变。例如,袁剑敏团队发现,某些突变基因(如Bw11)可能改变抗原表达模式,导致子代出现“非预期”血型。这类案例虽罕见(概率低于0.1%),但提醒我们需警惕检测误差和遗传复杂性。例如,若父母携带罕见亚型,子女血型可能偏离常规预测,此时需结合基因检测与家族病史进行综合判断。
三、医学意义与临床应用
在产科领域,父母血型差异可能引发新生儿溶血风险。若母亲为O型血,父亲为A型,胎儿若遗传A型抗原,母体可能产生抗A抗体,导致ABO溶血性黄疸。研究显示,此类溶血发生率约为12%~13.6%,其中22%可能发展为严重黄疸。通过产前抗体效价监测和产后蓝光治疗,可有效降低胆红素脑病风险。
血型遗传规律在输血和器官移植中也至关重要。例如,若父母携带罕见亚型(如ABw),子代需选择特定血型输血,避免因抗原不匹配引发溶血反应。移植可能改变受体血型,使其与供体一致。这类现象提示,血型不仅是遗传标记,更与免疫系统的动态调控密切相关。
四、社会认知与科学普及的挑战
公众对血型遗传的认知常停留在“父母O型+A型只能生A型或O型”的简化模型,但现实中基因的复杂性和检测技术的局限可能导致误解。例如,网页40中提到的“B型血女儿”事件曾引发家庭信任危机,最终通过基因测序澄清。这凸显了科学传播的重要性:需强调血型遗传的“大概率规律”与“小概率例外”并存,避免片面结论引发社会矛盾。
未来研究方向可聚焦于三方面:一是开发更精准的血型基因检测技术,降低误诊率;二是探索血型与疾病关联的分子机制,如A型血与中风风险的关联;三是加强公众教育,通过案例解析普及遗传学知识,减少因认知偏差导致的医疗纠纷或家庭矛盾。
父母血型为A型与O型的组合下,子女血型遵循显隐性遗传规律,通常为A型或O型。基因突变、亚型表达和检测误差可能打破这一规律,需借助基因测序等高级手段验证。从医学角度看,此类血型组合的溶血风险需纳入产前管理;从社会角度看,科学普及需兼顾准确性与复杂性,避免简化模型引发误解。
未来研究应进一步揭示血型基因的突变机制,完善罕见亚型数据库,并探索血型在疾病预测中的潜在价值。对于普通家庭,建议在遇到血型矛盾时,优先通过权威机构进行基因检测,而非依赖单一血清学结果。血型不仅是生命的密码,更是人类探索遗传奥秘的一扇窗口,唯有科学与理性并存,方能解开其全部谜题。


