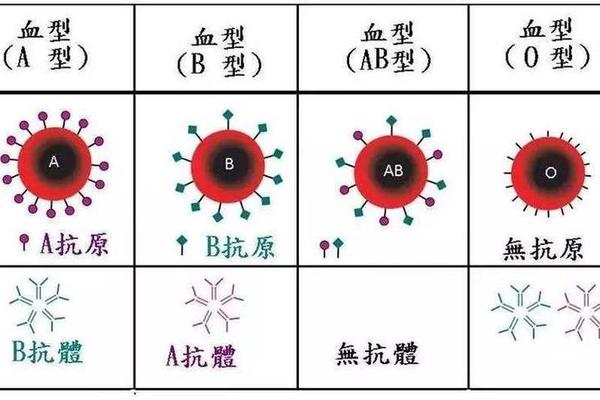
人类对血型系统的探索始终围绕着血液中神秘的抗原与抗体展开。ABO血型系统作为临床医学最重要的分类标准之一,其核心抗原的分子本质与生物学特性直接决定了输血安全、疾病易感性等关键问题。A型血作为ABO系统中的基础类型,其红细胞表面携带的A抗原不仅是免疫识别的关键靶点,更是理解血型多态性与人类进化的重要突破口。
抗原A的化学本质
ABO血型抗原的分子结构研究揭示了其独特的糖蛋白本质。根据国际输血协会的权威定义,A抗原是由糖链末端连接的N-乙酰半乳糖胺构成,这些糖链通过酶促反应锚定在红细胞膜表面的糖脂或糖蛋白上。这种特异性糖基的存在,使得A抗原能够被抗A抗体精准识别并引发免疫反应。
从分子遗传学角度,A抗原的形成依赖于ABO基因位点上的A等位基因编码的糖基转移酶。该酶能够将尿苷二磷酸-N-乙酰半乳糖胺中的糖基转移到H抗原的前体物质上,最终形成完整的A抗原结构。这种酶促反应的专一性解释了为何O型血缺乏A、B抗原,而仅保留H抗原的基本骨架。
A型血的免疫学特征
A型个体的免疫系统呈现出独特的抗体分布规律。其血清中天然存在的抗B抗体属于IgM型免疫球蛋白,这种抗体在出生后3-6个月开始形成,通过识别B抗原的α-D-半乳糖结构,可引发输血过程中的红细胞凝集反应。这种抗体与抗原的对应关系遵循兰德施泰纳法则,确保了个体不会对自身抗原产生免疫攻击。
在临床输血实践中,A型血的免疫兼容性具有严格限制。虽然O型血因其缺乏A、B抗原被称为"万能供血者",但当O型血浆中的抗A抗体输入A型受体时,仍可能引发轻度溶血反应。现代输血医学强调,即便是紧急情况下的异型输血,也必须通过交叉配血试验验证供受体间的抗原-抗体相容性,这凸显了精确认知A抗原特性的重要性。
血型系统的生物学比较
与B型抗原相比,A抗原在人群分布和进化选择上展现出显著差异。全球流行病学数据显示,A型血在东亚地区的分布频率(约28.7%)明显低于欧洲人群(约40%)。这种地理差异可能与历史上传染病的自然选择压力有关,例如研究发现A型个体对天花病毒的易感性更高,而在疟疾流行区域,O型血的生存优势可能抑制了A型基因的传播。
在分子结构层面,A抗原与B抗原的区别仅在于末端糖基的不同。这种微小的化学差异却导致完全不同的免疫识别过程:A抗原的N-乙酰半乳糖胺与B抗原的D-半乳糖在空间构象上差异显著,使得针对它们的抗体具有绝对特异性。这种结构-功能关系为开发血型鉴定试剂提供了分子设计基础。
医学应用与前沿探索
A抗原检测技术的革新正在重塑临床诊断体系。传统血清学方法依赖抗A抗体的凝集反应,而现代分子诊断通过PCR技术直接检测ABO基因的SNP位点,使血型鉴定准确率提升至99.99%。这种技术进步在移植、新生儿溶血病预防等领域具有特殊价值,特别是在处理孟买型等稀有血型时展现出独特优势。
近年研究还揭示了A型血与疾病风险的潜在关联。大规模队列研究表明,A型个体患冠状动脉疾病的风险较O型血增加5-10%,其机制可能与A抗原影响凝血因子Ⅷ活性相关。这些发现推动了精准医学的发展,促使临床医生在制定抗血栓治疗方案时纳入血型参数作为个性化用药的参考指标。
未来研究方向
血型抗原的分子调控机制仍有诸多未解之谜。例如,表观遗传因素如何影响ABO基因表达,以及microRNA是否参与抗原合成酶的翻译后修饰,这些问题的解答将深化对血型多态性的理解。利用基因编辑技术改造红细胞抗原的研究已进入动物实验阶段,这可能为通用型人工血液的开发开辟新路径。
在转化医学领域,建立基于血型抗原的疾病预警模型成为新兴热点。通过整合基因组学、蛋白质组学数据,研究人员正试图构建A型血特异性生物标志物谱,用于早期识别中风、肿瘤等疾病的易感人群。这种将基础研究与临床实践紧密结合的策略,标志着血型研究正从传统的输血医学向系统生物医学跨越。
对A型血抗原本质的探索,不仅完善了人类对ABO血型系统的认知,更推动了免疫学、遗传学、临床医学等多学科的交叉融合。随着单细胞测序、结构生物学等技术的应用,血型抗原在疾病诊断、药物开发、进化研究中的价值将持续释放。未来研究需要建立全球化的血型数据库,并加强多中心临床试验,最终实现血型知识向个性化医疗方案的实质性转化。