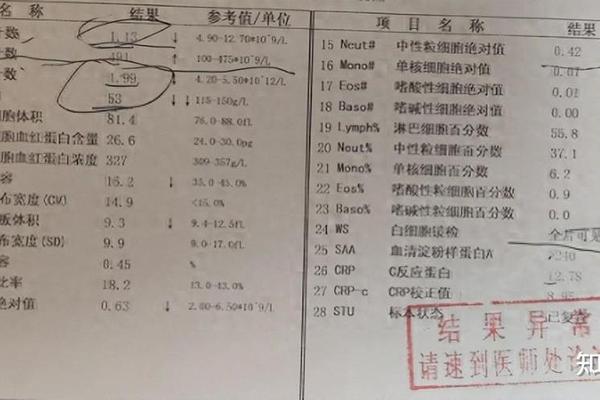
血型作为人类遗传特征的重要组成部分,近年来在医学研究中被发现与多种疾病风险存在潜在关联。其中,A血型人群的白血病易感性成为学界关注焦点。2022年上海一项覆盖1.8万人的长期队列研究显示,A血型人群的消化系统肿瘤风险较其他血型高20%,而部分学者推测这种机制可能同样适用于血液系统恶性肿瘤。自测血型技术的普及,使得公众对个体化健康风险认知需求激增,这也为探索血型与白血病的关联提供了新视角。
从生物学机制来看,A血型抗原(A抗原)的表达可能通过影响免疫系统功能或炎症反应,间接参与白血病发生过程。例如,研究发现A抗原与某些肿瘤抗原存在分子相似性,可能导致免疫监视功能异常。A血型人群的凝血功能特征(如血小板粘附率较高)也被认为可能促进微环境异常。这些发现提示,血型与白血病的关联并非单一因果链,而是多因素交互作用的结果。
遗传易感性的双重作用
血型作为稳定的遗传标记,其与白血病的关联可能受到遗传背景的深度影响。研究表明,A血型人群若同时携带TP53基因突变或染色体异常(如21三体),白血病风险将显著增加。例如,唐氏综合征患者中A血型的白血病发病率较普通人群高30倍,这可能与基因-血型协同作用有关。
值得注意的是,家族聚集性病例的分析显示,A血型白血病患者的近亲患病风险比普通人群高4倍,且同卵双胞胎的疾病一致性高达25%。这种遗传倾向性提示,A血型可能作为遗传易感标志物,与特定基因变异共同构成白血病发生的分子基础。
环境暴露的交互影响
在环境因素层面,A血型人群对特定致癌物的代谢差异值得关注。日本广岛核爆幸存者数据显示,A血型受辐射者的白血病发病率较其他血型提前1-2年显现,且病情进展更快。这种差异可能与A血型个体的DNA修复能力较弱有关。苯类化学物暴露研究中,A血型工人的染色体畸变率比O型血高40%,提示血型可能影响毒物代谢酶的活性。
生活方式因素同样不可忽视。吸烟对A血型人群的致病效应呈剂量依赖性增强,这可能与代谢产物干扰A抗原介导的细胞信号通路有关。临床数据显示,A血型吸烟者的急性髓系白血病风险是非吸烟者的3.2倍,显著高于其他血型群体。
自测血型的医学意义
家用血型检测试剂的普及为疾病预防提供了新工具。通过自测明确血型后,A血型个体可针对性加强白血病筛查,如定期监测血常规中的未成熟粒细胞比例。但需注意,自测结果不能替代专业诊断,某些罕见血型亚型(如A3亚型)可能出现检测偏差。
在临床实践中,已有医院将血型纳入白血病风险评估模型。例如,对接受化疗的A血型患者,医生会优先考虑预防性血小板输注,因其出血风险较O型血高18%。这种个体化医疗策略的建立,体现了血型在精准医学中的独特价值。
研究局限与未来方向
现有研究仍存在方法论缺陷。多数流行病学调查未区分Rh血型系统的影响,而动物实验证实RhD阳性可能减弱A抗原的致病效应。血型抗原糖基化修饰的个体差异尚未纳入分析框架,这可能导致关联性研究出现偏差。
未来研究需在三个方向突破:一是建立多中心血型-白血病生物样本库,开展全基因组关联分析;二是开发血型特异性分子探针,用于早期白血病细胞检测;三是探索血型抗原修饰技术,为靶向治疗提供新思路。跨学科合作将成为解开血型与白血病关系之谜的关键。
综合现有证据,A血型与白血病的关联呈现多维度、多层次的相互作用特征。从遗传易感性到环境暴露,从免疫机制到临床管理,血型这一传统生物学标记正被赋予新的医学内涵。尽管自测血型为公众健康管理提供了便利,但科学认知的深化仍需依赖严谨的临床研究。对于A血型人群而言,建立定期血液监测、避免苯类化学物暴露、优化生活方式,将是降低白血病风险的有效策略。随着单细胞测序和表观遗传学技术的发展,血型在白血病精准防治中的应用前景值得期待。


