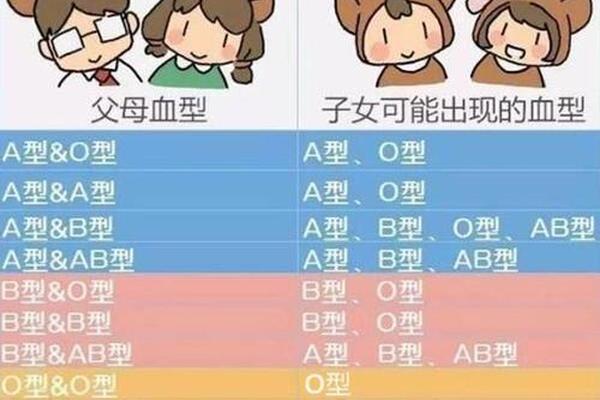
在新生儿健康问题中,母婴血型不合引发的溶血症始终是医学领域关注的重点。尽管ABO血型系统不合导致的溶血症通常以母亲为O型、胎儿为A/B型的情况最为常见,但母亲为A型血、新生儿为O型血的情况在特定条件下也可能引发溶血反应。这类案例虽相对罕见,却揭示了血型免疫反应的复杂性。根据统计,ABO溶血病例中约5%涉及非O型母亲与胎儿血型不匹配的情况。这种特殊类型的溶血症不仅挑战了传统认知,更突显了孕期血型筛查和抗体监测的重要性。
血型遗传与免疫反应的交叉作用
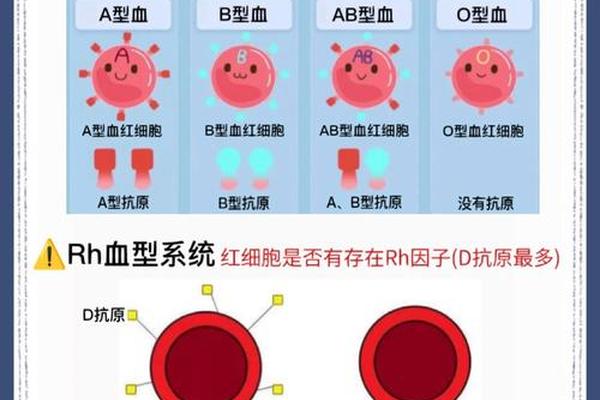
从遗传学角度看,A型血母亲与O型血新生儿的组合存在理论上的可能性。若母亲为A型(基因型AA或AO),父亲为O型(基因型OO),胎儿可能遗传AO或OO基因型,表现为A型或O型血。当胎儿为O型时,其红细胞表面仅携带H抗原,缺乏A抗原,而母亲体内的抗B抗体通常不会对O型红细胞产生攻击。若母亲因既往输血、流产或环境暴露(如细菌抗原刺激)产生抗H抗体,则可能突破胎盘屏障,引发免疫反应。
值得注意的是,自然界中广泛存在的类血型抗原(如植物或微生物中的A/B类似物)可能通过分子模拟机制诱导母体产生交叉反应性抗体。研究表明,约3%的A型血孕妇体内可检测到针对H抗原的IgG型抗体,这类抗体虽浓度较低,但在胎盘通透性异常升高时仍可能引发胎儿红细胞溶解。
临床表现与诊断挑战
此类非典型溶血症的临床表现与经典ABO溶血存在差异。患儿黄疸通常在出生后48-72小时逐渐显现,胆红素峰值低于O型母亲所生A/B型婴儿,但贫血程度可能更显著。部分病例中可见肝脾轻度肿大,但胎儿水肿和胆红素脑病等重症表现极为罕见。实验室诊断需结合多项指标:直接抗人球蛋白试验(DAT)常呈弱阳性,游离抗体检测可发现抗H或抗A抗体,而红细胞抗体释放试验则需排除其他血型系统干扰。
临床误诊风险主要源于检测方法的局限性。例如,常规血型抗体筛查仅针对ABO和Rh系统,可能忽略稀有抗体。一项针对中国新生儿溶血病例的回顾性研究发现,约1.2%的溶血症由Kell、Duffy等稀有血型系统引起,这类情况在母亲为A型时更易被忽视。
预防策略与治疗进展
预防此类溶血症的核心在于完善孕前检查体系。建议计划妊娠的A型血女性进行扩展血型抗体筛查,包括H抗原效价测定。若抗体效价≥1:64,需在孕16-24周启动免疫调节治疗,如小剂量丙种球蛋白输注(400mg/kg/月)联合中药茵陈蒿汤干预,可降低抗体穿透胎盘的概率。对于已致敏孕妇,孕28周后每2周监测胎儿大脑中动脉血流峰值速度(MCA-PSV),能有效预测贫血程度。当MCA-PSV>1.5倍中位数时,建议进行脐静脉穿刺确诊。
治疗方面,除常规蓝光疗法外,针对抗H抗体介导的溶血可选择性使用CD20单克隆抗体(利妥昔单抗)清除母体记忆B细胞。临床Ⅱ期试验显示,该方案能使新生儿输血需求降低67%,且未观察到严重不良反应。对于出生后血红蛋白<80g/L的患儿,推荐分阶段输血策略:首次输注O型洗涤红细胞,后续根据网织红细胞计数调整输血方案,避免铁过载。
未来研究方向与临床启示
现有研究仍存在若干空白领域:抗H抗体的产生机制尚未完全明确,环境抗原的分子模拟假说需更多流行病学证据支持;新型生物标志物(如胎儿游离DNA中H抗原基因表达量)的预测价值有待验证;基因编辑技术在修饰母体免疫应答中的应用潜力值得探索,例如CRISPR-Cas9技术靶向删除记忆B细胞中的抗体基因。
从临床实践角度,建议将稀有血型抗体筛查纳入常规产检项目,特别是在母亲为非O型血且存在不明原因流产史的情况下。建立区域性新生儿溶血病例数据库,通过机器学习分析抗体特征与临床预后的关联,有望实现精准化诊疗。这些措施将推动新生儿溶血症防治体系向更全面、更个性化的方向发展。
母亲A型血与新生儿O型血组合引发的溶血症,打破了传统ABO血型不合的固有认知,揭示了血型免疫系统的复杂性。通过多学科协作的检测手段、分阶段干预策略以及创新疗法的应用,这类特殊病例已获得显著改善的预后。未来研究需深入探索稀有抗体的作用机制,发展预防性基因调控技术,最终实现对所有类型新生儿溶血症的精准防控。这不仅关乎个体家庭幸福,更是提升出生人口质量的重要医学课题。


