当新生儿皮肤泛着不寻常的金黄色,许多家庭会陷入焦虑与困惑。这种被称为黄疸的现象,在约60%的足月儿和80%的早产儿中普遍存在,但当其与特定血型组合——O型血母亲与B型血胎儿相遇时,可能演变为更具威胁性的ABO溶血性黄疸。这种因母婴血型不合引发的免疫反应性疾病,不仅导致红细胞大量破裂,更可能引发严重的高胆红素血症。据统计,我国每年约有2%-2.5%的新生儿受此症困扰,其中O型母+B型胎的组合占据重要比例。理解其发生机制与应对策略,对保障新生儿健康具有关键意义。
血型碰撞的生物学密码
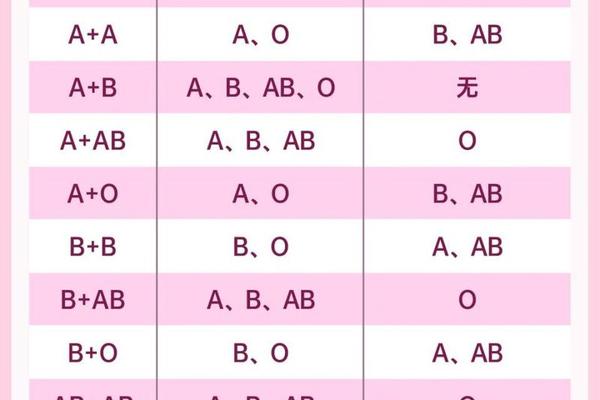
ABO溶血性黄疸的根源深植于人类血型系统的遗传规律。当O型血母亲怀有B型血胎儿时,母体血液中天然存在的抗B抗体(IgG型)可通过胎盘屏障进入胎儿循环系统。这些抗体如同精确制导的导弹,锁定胎儿红细胞表面的B抗原,引发免疫性溶血反应。值得注意的是,这种免疫攻击在第一胎即可发生,这与母体通过食物、细菌等环境抗原预先致敏密切相关。
从分子机制层面分析,胎儿红细胞膜上的B型糖蛋白抗原与母体抗体的结合会激活补体系统,导致红细胞膜完整性破坏。破裂的红细胞释放出大量血红蛋白,经肝脏代谢转化为脂溶性的未结合胆红素。由于新生儿肝脏酶系统尚未成熟,无法有效将其转化为水溶性物质排出,最终引发皮肤、黏膜黄染。
临床表现与诊断挑战
典型的ABO溶血性黄疸呈现特征性时间轨迹。约40%的病例在出生24小时内即出现肉眼可见的皮肤黄染,黄疸进展速度可达每日胆红素上升5mg/dL以上,显著快于生理性黄疸的1-2mg/dL。除皮肤黄染外,患儿常伴有贫血(血红蛋白<145g/L)、肝脾肿大及尿液呈浓茶色等体征。重症病例可能出现角弓反张、惊厥等核黄疸先兆。
诊断需要结合多维度证据链。产前阶段通过孕妇抗体效价检测(效价≥1:64提示高风险)、超声监测胎儿水肿等征象;产后则依赖新生儿血型鉴定、Coombs试验及血清胆红素动态监测。值得注意的是,约15%的ABO溶血患儿直接抗人球蛋白试验呈阴性,需结合游离抗体检测提高诊断准确性。
分层干预的治疗策略
对于血清总胆红素<15mg/dL的轻症患儿,间断蓝光照射(波长425-475nm)是最佳选择。这种光化学疗法可将未结合胆红素转化为光异构体,通过胆汁排泄效率提升3-5倍。当胆红素水平突破20mg/dL或每小时上升>0.5mg/dL时,换血治疗成为救命关键——通过置换85%的循环血量,能迅速清除致敏红细胞和游离抗体。
药物治疗体系呈现精细化趋势。静脉注射免疫球蛋白(1g/kg)可阻断Fc受体介导的溶血过程;补充白蛋白(1g/kg)能增加胆红素结合位点;苯(5mg/kg)则可诱导肝酶活性,加速胆红素代谢。临床数据显示,联合疗法可使重症患儿核黄疸发生率从12%降至2%以下。
预防体系的构建与突破
孕前干预是防控体系的第一道防线。O型血女性在计划妊娠前,建议进行配偶血型筛查及抗体基线检测。孕期管理中,孕16周起每4周监测抗体效价变化,当效价≥1:128时,运用中药茵陈蒿汤等干预措施可降低抗体效价30%-50%。近年研究显示,孕28周起口服益生菌制剂,可通过调节母体免疫微环境降低IgG抗体滴度。
新生儿出生后的黄金24小时监测至关重要。采用经皮胆红素仪每小时动态检测,结合机器学习算法建立的预测模型,可提前6小时预警重症风险。值得关注的是,2024年《新生儿溶血病防治指南》新增了基因检测建议,通过分析UGT1A1基因多态性,可精准评估个体的胆红素代谢能力。
研究前沿与未来展望
当前研究热点聚焦于免疫耐受诱导技术。斯坦福大学团队开发的纳米载体靶向递送系统,能在孕鼠模型中特异性沉默母体B细胞抗体的产生,动物实验显示可降低80%的溶血发生率。我国学者则发现黄连素衍生物可选择性抑制补体C5转化酶,在临床试验中使换血需求减少42%。
未来防治体系将朝着"预测-预防-个性化"三位一体方向发展。通过整合孕妇抗体谱、胎儿血型基因型及代谢酶多态性数据,人工智能系统可生成个体化风险管理方案。而基因编辑技术的突破,或许终将改写血型不合的生物学宿命,为彻底消除ABO溶血性黄疸带来曙光。
这场由血型差异引发的健康危机,既彰显了生命孕育的复杂性,也凸显了现代医学的突破性进展。从早期的被动治疗到如今的主动防控,人类在与ABO溶血性黄疸的博弈中不断积累智慧。对于万千家庭而言,理解疾病本质、配合规范诊疗、保持科学认知,方能在迎接新生命时,将风险转化为守护的力量。


