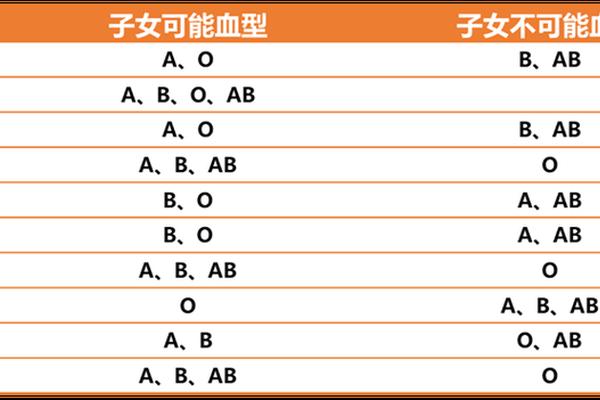
ABO血型系统的遗传遵循孟德尔定律,由三个复等位基因IA、IB和i决定。当父母一方为A型血(基因型为IAIA或IAi),另一方为B型血(基因型为IBIB或IBi)时,子女的血型可能覆盖ABO系统的所有类型——A型、B型、AB型或O型。
从基因组合的角度分析,A型血携带的等位基因为IA(显性)和i(隐性),B型血携带IB(显性)和i(隐性)。若父母均为杂合型(如A型IAi与B型IBi),子女可能继承IA、IB或i中的任意组合,导致四种血型均有可能出现,概率各占25%。例如,IA与IB结合形成AB型,IA与i结合形成A型,IB与i结合形成B型,i与i结合则形成O型。
值得注意的是,若父母一方为纯合型(如A型IAIA或B型IBIB),子女的血型将受到限制。例如,A型(IAIA)与B型(IBIB)结合时,子女必然携带IA和IB基因,表现为AB型血。这一遗传规律已被广泛用于亲子鉴定和医学筛查,但在实际案例中仍需考虑罕见的基因突变或特殊血型的影响。
二、新生儿溶血风险的医学考量
尽管A型与B型血夫妻生育的孩子血型多样,但母婴血型不合可能引发新生儿溶血症。当母亲为O型血时,若胎儿遗传父亲的A或B型血,母体可能产生抗A或抗B抗体,导致胎儿红细胞破坏。若母亲本身为A型或B型血,这一风险显著降低,因为母体血浆中天然缺乏针对自身血型抗原的抗体。
临床数据显示,ABO血型不合引起的溶血发生率仅为2%-2.5%,且症状通常较轻,表现为新生儿黄疸或轻度贫血。例如,2020年一项研究指出,即使母婴血型不合,胎盘屏障可阻止90%以上的母体抗体进入胎儿循环,大幅降低溶血概率。对于高风险群体(如母亲为Rh阴性),医学建议在分娩后72小时内注射Rh免疫球蛋白,以预防未来妊娠中的严重溶血。
三、特殊血型与遗传例外现象

在常规遗传规律之外,孟买血型和顺式AB型等罕见情况可能打破血型预测的确定性。孟买血型个体因缺乏H抗原前体,即使携带IA或IB基因,也无法表达A/B抗原,导致血型检测显示为O型。例如,父母若携带Hh基因(孟买血型杂合型),子女可能表现出与常规遗传规律不符的血型组合。
另一例外是顺式AB型,其IA和IB基因位于同一条染色体上。这类人群与O型血配偶生育时,可能诞下AB型子女,打破“AB型与O型父母不能生育AB型孩子”的传统认知。统计显示,我国顺式AB型发生率约为五十万分之一,虽属罕见,但在法医学和亲子鉴定中需特别关注。
四、社会认知与医学实践意义
公众对血型遗传常存在误解,例如认为“A型与B型父母只能生AB型孩子”或“O型血夫妻可能生出AB型后代”。这些错误观念源于对显隐性关系和基因重组机制的不熟悉。医学界建议通过科普教育纠正认知偏差,并强调血型仅为遗传多样性的一种表现,与智力、性格等无必然联系。
在临床实践中,孕前血型筛查和抗体效价检测至关重要。对于A型或B型血孕妇,若胎儿预测为AB型,需通过超声和羊水穿刺监测溶血风险。Rh阴性母亲应避免多次流产,因流产可能增加抗体效价,导致后续妊娠中胎儿溶血概率上升。
总结与建议
A型与B型血夫妻生育的孩子可能涵盖ABO系统的所有血型,这一多样性由基因重组和显隐性关系决定。尽管母婴血型不合存在理论上的溶血风险,但实际发生率低且可通过现代医学手段有效干预。建议备孕夫妇进行全面的血型检测和遗传咨询,尤其关注Rh阴性和特殊血型携带者。未来研究可进一步探索基因编辑技术对罕见血型相关疾病的干预潜力,以及血型抗原在免疫治疗中的新应用场景。


