在人类复杂的血型分类体系中,ABO血型系统与Rh血型系统的交叉组合构成了临床医学的核心关注点。A型Rh阳性血型作为其中的典型代表,其本质是红细胞表面同时携带A抗原和RhD抗原的血液特征。这一血型组合不仅影响着输血治疗的相容性,还与遗传规律、疾病易感性及母婴健康密切相关。据统计,中国汉族人群中Rh阳性占比超过99%,而A型血约占28%,这使得A型Rh阳性成为兼具普遍性与医学研究价值的重要血型类别。
遗传机制的解码
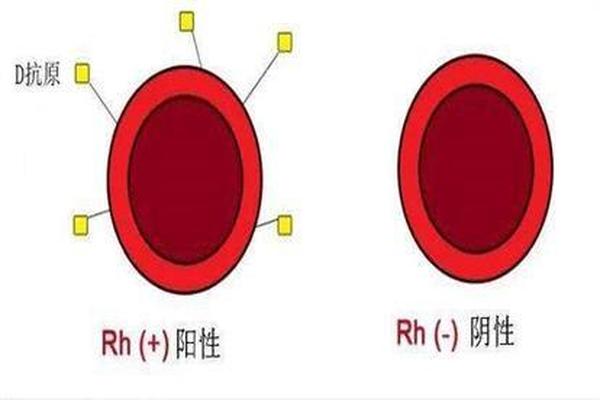
A型Rh阳性血型的形成源于ABO和Rh两套独立遗传系统的共同作用。从ABO系统来看,A型血由父母遗传的A基因决定,显性基因表现为A抗原,隐性基因则可能携带O型特征。Rh系统的遗传更为复杂,RhD抗原的存在由位于第1号染色体上的RHD基因控制,显性遗传模式使得只要父母一方携带该基因,子代即表现为Rh阳性。
值得注意的是,Rh血型的隐性特征仅在两套染色体均缺失RHD基因时才会显现为Rh阴性。A型Rh阳性个体的后代可能继承A型或O型特征,但Rh阳性几乎必然延续,除非配偶双方均为Rh阴性携带者。这种遗传稳定性使得A型Rh阳性在人口中保持较高比例,同时也为家族血型预测提供了科学依据。
医学实践的基石
在输血医学领域,A型Rh阳性血型的双重抗原特性决定了其特殊的输血规则。该类血型血清中含有抗B抗体,因此只能接受A型或O型血液。而Rh系统的相容性要求更为严格,Rh阴性患者输入Rh阳性血液可能引发致命性溶血反应,但Rh阳性个体接受Rh阴性血液则相对安全。
近年研究揭示,即便在Rh阳性群体中,不同抗原亚型的精确匹配也影响输血效果。南京医科大学附属医院的研究表明,对E抗原进行检测可使输血不良反应发生率从17.02%降至6.26%。这提示现代输血医学正从传统的ABO+RhD配型,向更精细化的多重抗原匹配发展,A型Rh阳性血型的临床管理也因此面临新的技术升级需求。
健康风险的关联谱系
流行病学研究显示,A型血人群的胃癌发病率较其他血型高20%,糖尿病风险增加10%。这种关联可能与A抗原影响胃黏膜屏障功能有关,而Rh阳性特征则可能通过红细胞膜稳定性影响心血管健康。武汉血液中心的研究指出,Rh抗原缺失会导致红细胞膜结构异常,这反向印证了Rh阳性在维持细胞完整性方面的生理意义。
值得关注的是,A型Rh阳性个体对压力环境的生理反应具有独特性。其血液黏稠度较高,交感神经兴奋时更易出现血小板聚集现象。这种特性既解释了该类人群心脑血管疾病风险,也提示个性化健康管理方案的必要性——例如建议增加Ω-3脂肪酸摄入,定期监测血液流变学指标等。
稀有血型的镜像对照
与占绝大多数的Rh阳性群体形成鲜明对比,Rh阴性(俗称熊猫血)仅占中国汉族人口的0.3%-0.5%。这类人群的临床用血保障需要依赖冰冻红细胞技术和应急献血者队伍。而A型Rh阳性作为主体血型,其充足的血液储备恰为稀有血型急救提供了缓冲空间——当Rh阴性患者急需输血时,A型Rh阳性献血者可通过单采血小板等方式参与救助,避免红细胞资源的挤占。
对于特殊病例中出现的Rh null血型(全球不足50例),其红细胞膜完全缺失Rh抗原的特性,虽然理论上可作为"万能供血者",但患者自身存在的慢性溶血性贫血使其无法成为有效血源。这种极端案例反衬出A型Rh阳性血型在维持正常生理功能方面的进化优势。
未来研究的突破方向
当前血型研究正朝着分子生物学深度发展。基因编辑技术为人工制备通用型红细胞提供了可能,CRISPR技术已能在实验室消除ABO和Rh抗原。对于A型Rh阳性人群,探索其抗原表位与病原体结合的分子机制,可能为传染性疾病防治开辟新路径。血型与肠道菌群的相互作用、抗原抗体动态平衡对免疫衰老的影响等新兴领域,都将为精准医疗提供更丰富的理论支撑。
作为人类最重要的生物特征之一,A型Rh阳性血型既是生命延续的遗传密码,也是医学进步的观察窗口。从输血安全到疾病预防,从遗传咨询到公共卫生管理,这一血型系统的研究持续推动着临床实践的发展。在可预见的未来,随着组学技术的突破,血型医学必将为人类健康管理带来更具个性化的解决方案。


