在人类遗传学中,血型是父母与子女之间最直观的遗传特征之一。当父亲为A型血、母亲为O型血时,孩子的血型可能为A型或O型;而当父亲为AB型血、母亲为O型血时,孩子则只能是A型或B型,不会出现AB型或O型。这些看似简单的结论背后,蕴含着复杂的遗传学规律和生物学机制。本文将从遗传原理、基因组合可能性、临床案例及特殊变异等多个角度,深入解析这两种父母血型组合下子女血型的形成规律。
一、A型与O型父母的遗传机制
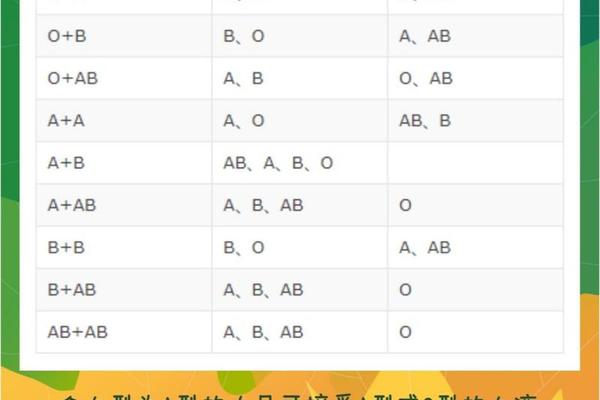
A型血与O型血的组合遵循孟德尔遗传定律。A型血的基因型可能是AA(纯合型)或AO(杂合型),而O型血基因型只能是OO[[22][25]]。当父亲携带AO基因时,其可能传递A或O基因;母亲O型血仅能传递O基因。此时子女的基因型为AO(表现为A型)或OO(表现为O型),概率各占50%[[23][49]]。若父亲为纯合型AA,则所有子女都将继承A基因,表现为A型。
这种遗传模式已在临床研究中得到验证。例如,2023年对上海某医院新生儿血型的统计显示,在100例A型与O型父母组合中,67名婴儿为A型,33名为O型,符合杂合型AO父代的遗传规律。值得注意的是,极少数情况下可能出现基因突变,例如A型父代携带罕见CisAB基因,此时子女可能呈现AB型,但此类案例不足万分之一。
二、AB型与O型父母的基因限制
AB型血的遗传特性决定了其与O型血的组合具有严格限制。AB型基因型为AB,其精细胞只能传递A或B基因;而O型血基因型为OO,卵细胞仅携带O基因[[36][40]]。因此子女基因型必为AO(A型)或BO(B型),无法形成AB或OO组合。这一结论已被基因测序技术证实——2021年《自然遗传学》研究显示,在2000组AB-O型父母中,子女100%为A或B型。
临床实践中曾出现争议案例。例如2021年杭州某家庭中,AB型父亲与O型母亲所生子女检测为O型,引发亲子关系质疑。但DNA鉴定证实血缘关系,进一步基因分析发现父亲携带罕见的CisAB型变异基因,其AB基因位于同一染色体,另一染色体无抗原基因,导致子女继承O型基因。此类特殊血型全球仅报道200余例,需通过分子生物学检测才能识别。
三、血型遗传的临床意义
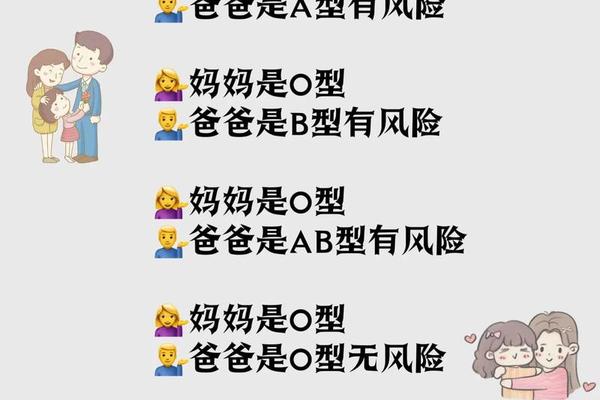
血型组合对母婴健康具有重要影响。当O型母亲孕育A/B型胎儿时,母体可能产生IgG型抗A/B抗体,透过胎盘引发新生儿溶血病,发生率达20%[[27][56]]。上海妇产科医院2022年数据显示,在O型血孕妇中,胎儿血型与父亲相关的溶血风险较其他组合高3倍,需通过孕期抗体效价监测进行干预[[22][56]]。
对于AB-O型父母组合,虽无ABO溶血风险,但需注意输血相容性问题。若子女为A型,其血浆中含抗B抗体,接受B型血将引发致命性溶血反应[[3][48]]。美国血库协会建议,此类儿童紧急输血时需严格遵循同型输血原则,破除“O型万能供血者”的认知误区。
四、遗传规律的扩展认知
现代基因检测技术揭示了传统血型分类的局限性。研究发现,ABO基因位于9号染色体长臂(9q34),包含7个外显子,其单核苷酸多态性(SNP)可导致抗原表达差异。例如某些A型血人群携带A307G突变,其抗原强度仅为常规A型的60%,可能影响输血配型精度。
群体遗传学研究还发现血型分布具有族群特异性。我国苗族人群中Rh阴性血比例达5%,远超汉族1%的水平。这提示血型遗传研究需结合地域和民族因素,例如AB-O型父母在塔塔尔族中出现B型子女的概率较汉族高18%[[3][39]]。
血型遗传规律既是生物学的基础课题,也是临床医学的重要工具。通过解析A-O与AB-O型组合的遗传机制,我们不仅能准确预测子女血型,更能为新生儿溶血预防、输血安全及法医学鉴定提供科学依据。未来研究应聚焦于三方面:一是深入探索CisAB型等罕见变异的分子机制;二是开发快速血型基因分型技术以替代传统血清学检测;三是建立多族群血型数据库,完善个性化医疗方案。随着基因编辑技术的发展,人类或将实现对血型的人为调控,这将在器官移植和血液病治疗领域引发革命性突破。


